Bệnh da liễu, Chốc và các bệnh da do vi khuẩn
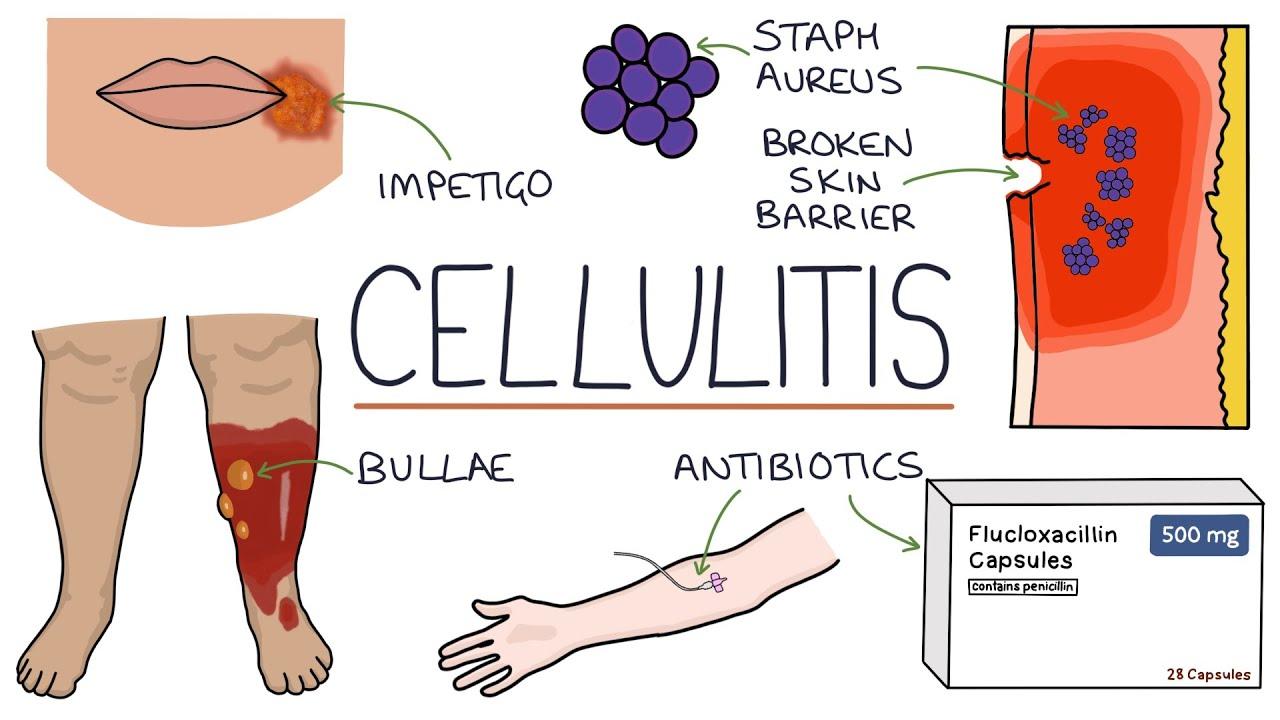
Viêm mô bào (Cellulitis)
Viêm mô bào nằm trong nhóm bệnh nhiễm trùng mô mềm. Được đặc trưng bởi tổn thương sưng, nóng, đỏ, đau, ranh giới không rõ, không có loét. Nguyên nhân phổ biến nhất gây viêm mô bào là liên cầu nhóm A và tụ cầu vàng. Trong đa số các trường hợp viêm mô bào đều cần dùng kháng sinh (đường uống hoặc đường tĩnh mạch).
Đại cương viêm mô bào
Viêm mô bào nằm trong nhóm bệnh nhiễm trùng mô mềm (Soft-Tissue Infections). Bao gồm: viêm quầng, viêm mô bào, viêm cân cơ hoại tử. Thuật ngữ “viêm mô bào” thường dùng để chỉ tình trạng viêm cấp tính không hoại tử của da và mô dưới da, thường không liên quan đến cân cơ. Viêm mô bào được đặc trưng bởi tổn thương sưng, nóng, đỏ, đau, ranh giới không rõ, không có loét. Hình ảnh lâm sàng giống viêm quầng nhưng lan sâu xuống tổ chức dưới da, ranh giới không rõ ràng.
Liên cầu là nguyên nhân thường gặp gây viêm quầng và viêm mô bào không sinh mủ, không xác định rõ yếu tố đường vào. Đối với viêm mô bào có mủ (nhọt, nhọt cụm hoặc áp xe…) tụ cầu vàng lại là nguyên nhân chính.
Dịch tễ học: bệnh tương đối phổ biến, có thể gặp ở mọi chủng tộc, lứa tuổi, giới tính. Tùy thể lâm sàng và nguyên nhân gây bệnh mà hay gặp ở các đối tượng khác nhau. Viêm mô bào ở má do H influenzae type B. Hoặc quanh hậu môn do liên cầu tan huyết beta nhóm A thường gặp ở trẻ em dưới 3 tuổi. Tổn thương vùng chi dưới lại thường gặp hơn ở người trên 50 tuổi, có các yếu tố nguy cơ như tắc mạch, huyết khối…
Sinh bệnh học và nguyên nhân gây viêm mô bào
Viêm mô bào thường xảy ra sau tổn thương da như vết nứt, vết thương hoặc vết cắn của côn trùng. Trong một số trường hợp không xác định được yếu tố đường vào, tổn thương của bệnh có thể là do những vi chấn thương ngoài da hoặc do sự xâm nhập của vi khuẩn. Tổn thương vùng mặt có thể do viêm răng lợi trước đó. Những bệnh nhân bị chốc, nấm bàn chân, tắc nghẽn bạch huyết, suy tĩnh mạch, loét tỳ đè và béo phì đặc biệt dễ tái phát tình trạng bệnh.
Nguyên nhân phổ biến nhất gây viêm mô bào là liên cầu nhóm A và tụ cầu vàng. Đã xác định được 1 số vi khuẩn trong viêm mô bào như: liên cầu nhóm B ở trẻ sơ sinh, phế cầu, trực khuẩn Gram âm. Ở bệnh nhân suy giảm miễn dịch có thể gặp cả nấm men và nấm mốc. E.coli, các vi khuẩn đường ruột khác và vi khuẩn kỵ khí cũng có thể là nguyên nhân gây bệnh. Đặc biệt là trong trường hợp bệnh nhân lớn tuổi, nhập viện kéo dài, đặt đường truyền tĩnh mạch, bệnh đái tháo đường, suy giảm miễn dịch…
Trong một số ít trường hợp, viêm mô bào có nguồn gốc từ những ổ nhiễm khuẩn khác trong cơ thể và lan theo đường máu. Phế cầu, não mô cầu, trực khuẩn mủ xanh, loài Brucella cũng đã được báo cáo là nguyên nhân hiếm gặp của viêm mô bào do lây lan qua đường máu.
Lâm sàng viêm mô bào
Bệnh nhân thường có triệu chứng toàn thân trước đó như sốt, gai rét và mệt mỏi. Sau một vài ngày, xuất hiện tổn thương da sưng, nóng, đỏ, đau, khó xác định ranh giới tổn thương. Trong trường hợp nặng có thể hình thành mụn nước, bọng nước, mụn mủ hoặc hoại tử.
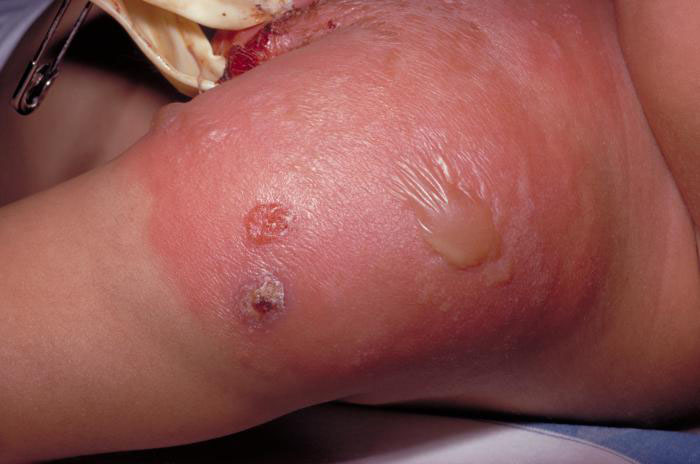
Có thể có hạch ngoại biên kèm theo. Ở trẻ em vị trí thường gặp là vùng đầu mặt cổ. Trong khi ở người lớn lại thường gặp ở chi (đối với đối tượng tiêm chích ma túy hay gặp ở chi trên).
Viêm mô bào thường ít khi để lại biến chứng. Một số biến chứng có thể gặp là:
+ Viêm cầu thận cấp (nếu nguyên nhân gây bệnh là Nephritogenic streptococci)
+ Viêm hạch
+ Viêm nội tâm mạc nhiễm khuẩn.
Tổn thương lan rộng theo đường bạch huyết, tràn khí tại chỗ và bất ổn huyết động là những dấu hiệu nặng của bệnh cần điều trị tích cực hơn.
Cận lâm sàng
Đối với những trường hợp diện tích tổn thương không lớn, đau ít, không có các dấu hiệu toàn thân (sốt, gai rét, mất nước, thay đổi trạng thái tinh thần, thở nhanh, nhịp tim nhanh, hạ huyết áp…), không có bệnh nặng kèm theo (tuổi cao, suy nhược cơ thể, suy giảm miễn dịch…) việc chỉ định xét nghiệm không thực sự cần thiết.
Xét nghiệm tìm nguyên nhân
Đối với những trường hợp nặng hoặc triệu chứng không điển hình cần tiến hành thêm các xét nghiệm để chẩn đoán nguyên nhân như nhuộm Gram, nuôi cấy vi khuẩn tại tổn thương. Tỷ lệ nuôi cấy dương tính trên 90% số trường hợp nếu bệnh phẩm được lấy từ rạch tổn thương và dẫn lưu dịch từ ổ áp xe để làm xét nghiệm.
Xét nghiệm sinh thiết da không được chỉ định thường xuyên. Nhưng có thể được dùng để loại trừ tổn thương không do nhiễm trùng. Trên tiêu bản mô bệnh học có thể thấy hình ảnh viêm mô mềm bao gồm xâm nhập viêm của bạch cầu, giãn mao mạch và hình ảnh vi khuẩn ở mô.
Cấy máu cần được chỉ định trong một số trường hợp như có phù bạch huyết kèm theo, tại các vị trí giải phẫu đặc biệt như vùng mặt nhất là mắt. Bệnh nhân có tiền sử tiếp xúc với nước bị ô nhiễm, bị động vật cắn, bệnh nhân suy giảm miễn dịch, có khối u ác tính đang điều trị hóa chất, giảm bạch cầu…
Các xét nghiệm khác
Xét nghiệm máu thường thấy biểu hiện nhiễm khuẩn: tăng bạch cầu (đặc biệt là bạch cầu đa nhân trung tính), tốc độ máu lắng tăng, CRP (C Reactive Protein) tăng.
Trong trường hợp viêm mô bào tái phát nghi do nấm da hoặc nấm móng, cần làm xét nghiệm soi tươi và nuôi cấy nấm.
Chẩn đoán viêm mô tế bào
Chẩn đoán xác định
Dựa vào:
– Triệu chứng lâm sàng: tổn thương sưng, nóng, đỏ, đau, ranh giới không rõ với vùng da lành.
– Triệu chứng toàn thân: có thể mệt mỏi, sốt nhẹ, gai rét.
– Cận lâm sàng:
+ Xét nghiệm máu: bạch cầu tăng, đặc biệt là BCĐNTT, máu lắng tăng.
+ Nuôi cấy vi khuẩn: tỷ lệ mọc thấp.
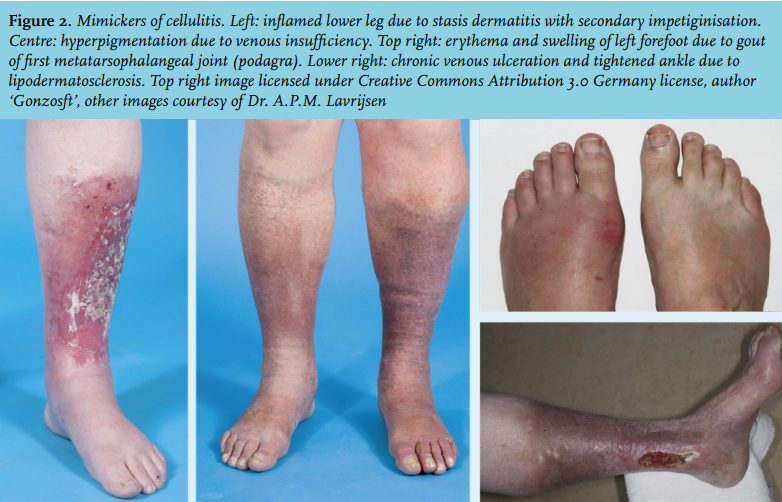
Chẩn đoán phân biệt
– Viêm quầng: mảng sưng nề, nóng đỏ, ranh giới rõ với da lành vùng mặt hoặc chi dưới. Có thể kèm mệt mỏi, sốt nhẹ.
– Hồng ban đa dạng: tổn thương ban đỏ, sẩn phù, điển hình có tổn thương hình “bia bắn”, chủ yếu ở các chi. Xuất hiện sau khi dùng thuốc hoặc nhiễm virus. Có hoặc không kèm tổn thương niêm mạc.
– Hội chứng Well: ban đỏ phù nề, hình nhẫn, mảng hoặc dạng nốt. Trên tiêu bản sinh thiết có hình ảnh “ngọn lửa” thâm nhiễm bạch cầu ái toan, mô bào và mảnh vỡ của BCAT giữa các bó sợi collagen.
– Hội chứng Sweet: sẩn, mảng đỏ tím chủ yếu vùng mặt, cổ, chi. Cơ năng đau nhiều, kèm sốt. Xét nghiệm có tăng bạch cầu đa nhân trung tính.
– Viêm da tiếp xúc dị ứng: tổn thương sẩn, mụn nước trên nền da đỏ ở vùng da tiếp xúc. Xuất hiện vài ngày sau khi tiếp xúc dị nguyên. Cơ năng ngứa nhiều.
Điều trị
Kháng sinh có hiệu quả trong hơn 90% trường hợp. Tuy nhiên, tất cả những trường hợp có áp xe dù nhỏ nhất vẫn cần dẫn lưu, giải phóng ổ áp xe. Nếu áp xe tương đối biệt lập, ít ảnh hưởng tới mô xung quanh, có thể không cần dùng thuốc kháng sinh.
Trong đa số các trường hợp viêm mô bào đều cần dùng kháng sinh (đường uống hoặc đường tĩnh mạch). Việc chỉ định thuốc tùy thuộc vào từng tình huống lâm sàng cụ thể: toàn trạng bệnh nhân, tuổi, bệnh lý kèm theo, mức độ nghiêm trọng của tổn thương, kết quả nuôi cấy và kháng sinh đồ.
Viêm mô bào không tạo áp xe
Nguyên nhân thường do liên cầu. Kháng sinh thích hợp là nhóm beta lactam.
+ Trong trường hợp nhẹ bệnh nhân có thể được điều trị ngoại trú bằng dicloxacillin, amoxicillin hoặc cephalexin.
+ Nếu dị ứng với penicillin có thể thay thế bằng clindamycin hoặc một kháng sinh nhóm macrolid (clarithromycin hoặc azithromycin).
+ Levofloxacin cũng có thể được chỉ định mặc dù tỷ lệ các chủng kháng thuốc đã tăng lên, và Gram âm thường nhạy cảm với fluoroquinolones hơn.
Viêm mô bào tái phát
+ Ở bệnh nhân bị viêm mô bào tái phát thường liên quan đến tắc nghẽn tĩnh mạch hoặc bạch huyết, nguyên nhân thường do liên cầu. Trong trường hợp này, penicillin, amoxicillin hoặc erythromycin có thể có hiệu quả. Nếu nguyên nhân là do nấm, cần điều trị với thuốc kháng nấm tại chỗ hoặc toàn thân.
+ Trong một thử nghiệm lâm sàng ngẫu nhiên, 274 bệnh nhân bị trên 2 đợt viêm mô tế bào vùng chân, điều trị penicillin liều thấp trong 12 tháng giúp ngăn ngừa bệnh tái phát. Thời gian trung bình viêm mô bào tái phát lần đầu là 626 ngày ở những bệnh nhân dùng penicillin (250 mg hai lần mỗi ngày), so với 532 ngày ở nhóm dùng giả dược. Trong giai đoạn dự phòng, 22 % số bệnh nhân của nhóm dùng penicillin tái phát bệnh so với 37 % ở nhóm dùng giả dược. Tuy nhiên, hiệu quả bảo vệ dần dần giảm đi khi điều trị bằng thuốc chấm dứt.
Viêm mô bào nghiêm trọng
+ Thông thường, nguyên nhân do nhiễm tụ cầu hoặc liên cầu khuẩn và có thể được điều trị bằng cefazolin, cefuroxim, ceftriaxon, nafcillin, hoặc oxacillin.
+ Lựa chọn kháng sinh ở bệnh nhân dị ứng với penicillin bao gồm clindamycin hoặc vancomycin.
+ Nhiễm trùng kết hợp với loét ở bệnh nhân đái tháo đường đòi hỏi kháng sinh có phổ rộng hoặc phối hợp kháng sinh để điều trị cả vi khuẩn gram dương, gram âm, và vi khuẩn kỵ khí.
+ Nếu viêm mô bào có liên quan đến nhọt, áp-xe, hoặc sau phẫu thuật, cần dùng thuốc hết sức thận trọng trong thời gian chờ đợi kết quả nuôi cấy và kháng sinh đồ.
Tài liệu tham khảo
Brown T. Recurrent Cellulitis: Penicillin Effective for Prevention. Medscape Medical News, May 1, 2013.
J.L.Bolognia, J.L.Jorizzo and R.P.Rapini, Dermatology, Mosby, New York, NY, USA, 2003.
Stevens DL, Bisno AL, Chambers HF, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the infectious diseases society of america. Clin Infect Dis. 2014 Jul 15. 59(2), 10-52
Swartz MN. Clinical practice. Cellulitis. N Engl J Med. Feb 26 2004. 350(9), 904-12.
Wolff. Klaus, Goldsmith, Lowell A., Fitzpatrick’s Dermatology in General Medicine, 7th edition, 2008.
