Bệnh da liễu, Lao da, Phong và Mycobacteria khác
Bệnh Phong (Leprosy) – Chẩn đoán và điều trị
Bệnh Phong là một trong những bệnh tạo ra nỗi ám ảnh của nhiều người trong lịch sử. Bệnh hiện nay đã điều trị khỏi được và cũng rất ít gặp. Tôi xin giới thiệu bài Chẩn đoán và điều trị bệnh Phong theo giáo trình Bệnh học Da liễu của trường ĐHYHN.
ĐẠI CƯƠNG
Bệnh phong (leprosy) là một bệnh nhiễm trùng kinh diễn do một loại trực khuẩn có tên khoa học là Mycobacterium leprae (M. Leprae) gây nên.
Vì loại trực khuẩn này có ái tính với da và thần kinh ngoại biên, nên thương tổn chủ yếu của bệnh biểu hiện ở hai cơ quan này. Đặc biệt viêm dây thần kinh do M. leprae nếu không được phát hiện và điều trị kịp thời có thể để lại các tàn tật. Chính những tàn tật này là cội nguồn gây nên những quan niệm sai lầm về bệnh phong dẫn tới kỳ thị, đối xử bất công với người bệnh.
Chẩn đoán bệnh phong không khó, nhưng nếu phát hiện ở giai đoạn muộn sẽ có nguy cơ tàn tật và điều trị lâu dài hơn.
Phát hiện sớm, điều trị đúng, kịp thời bằng đa hóa trị liệu (ĐHTL), bệnh phong không còn là “tứ chứng nan y” nữa.
Chẩn đoán bệnh phong chủ yếu dựa vào lâm sàng. Trong những trường hợp không điển hình, cần phải làm các xét nghiệm như mô bệnh học, miễn dịch, vi trùng…để chẩn đoán.
CÁC TRIỆU CHỨNG LÂM SÀNG BỆNH PHONG
Thương tổn da bệnh phong
Dát
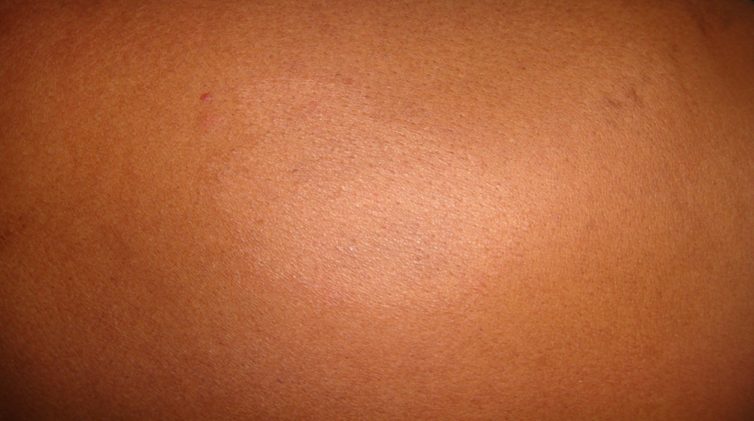
Hay gặp trong thể phong bất định (I: Indetermine)
Màu sắc: trắng, thẫm hoặc hồng.
Ranh giới các dát: rõ hoặc không rõ.
Không thâm nhiễm, không nổi cao, kích thước to nhỏ không đều.
Số lượng: thường ít.
Củ
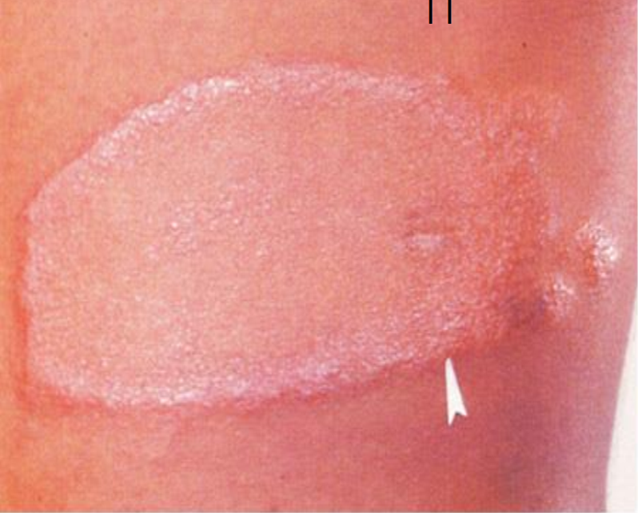
Hay gặp trong thể phong thể củ (T: Tuberculoid)
Thương tổn nổi cao hơn mặt da, ranh giới rõ với da lành.
Trung tâm lành, lên sẹo.
Hình thái: củ to, củ nhỏ, mảng củ.
U phong cục
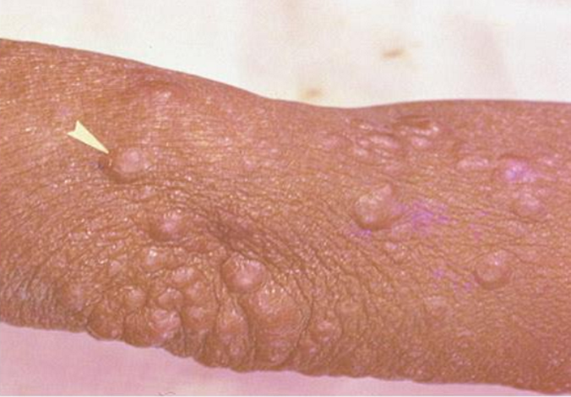
Gặp trong thể phong thể u (L: Lepromatouse), trước đây gọi là thể “ác tính”.
Thương tổn da lan tỏa, đối xứng, ranh giới không rõ với da lành.
Thâm nhiễm sâu.
Số lượng thương tổn nhiều, lan tỏa, đối xứng.
Mảng thâm nhiễm
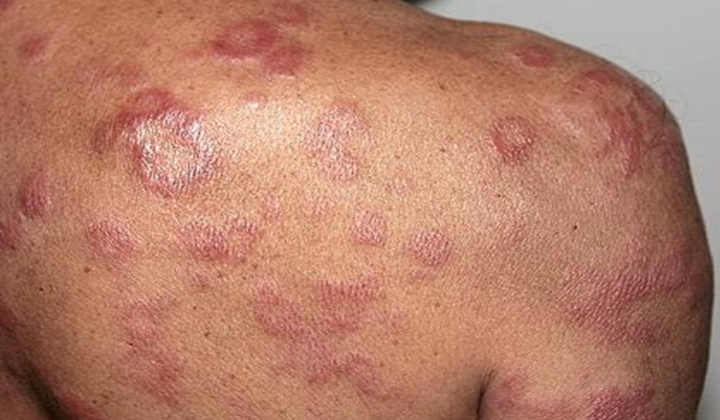
Gặp trong phong thể trung gian (B: Borderline)
Thương tổn vừa lan tỏa, vừa giới hạn. Có thể khu trú hoặc lan tỏa.
Thương tổn thần kinh trong bệnh Phong
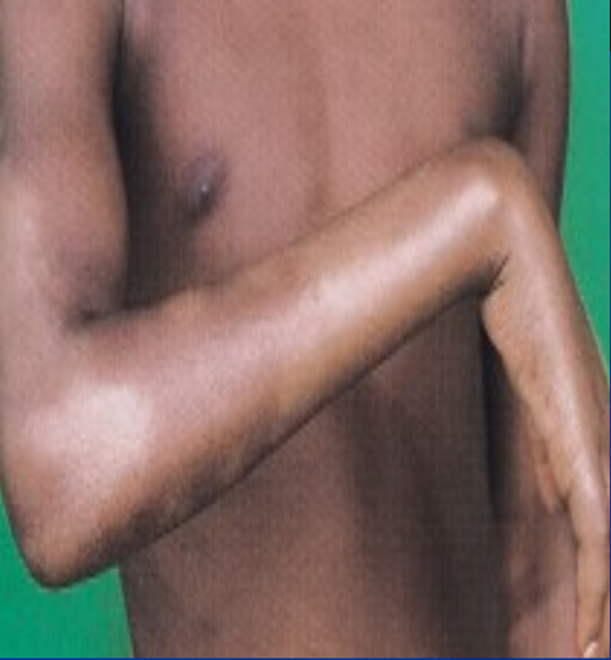
Rối loạn cảm giác: mất hay giảm cảm giác đau, nóng lạnh, xúc giác.
Viêm dây thần kinh: các dây thần kinh ngoại biên bị viêm có thể gây liệt, tàn tật.
Các dây thần kinh hay bị viêm: dây trụ, dây thần kinh cổ nông, dây thân kinh hông khoeo ngoài, dây giữa, dây quay.
Rối loạn bài tiết
Da khô, bóng mỡ do không bài tiết mồ hôi.
Rối loạn dinh dưỡng
Rụng lông mày (thường ở 1/3 ngoài)
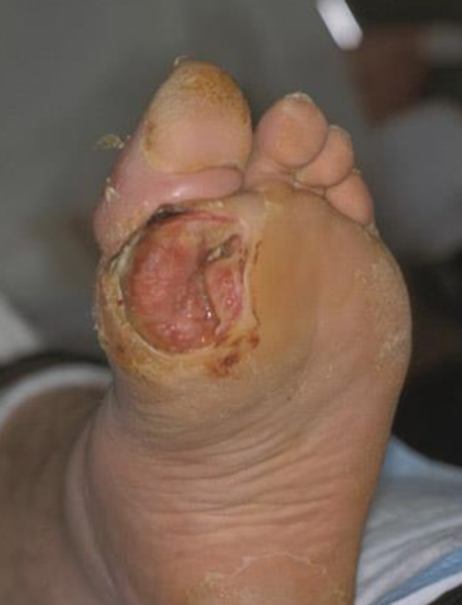
Loét ổ gà.
Tiêu xương, xốp xương.
Rối loạn vận động
Teo cơ ở cẳng tay, bàn tay, cẳng chân, bàn chân, “cò” các ngón, “cất cần”… nên cầm nắm, đi lại rất khó khăn. Đây là các hậu quả của viêm dây thần kinh không được phát hiện và điều trị kịp thời.
Các tổn thương khác
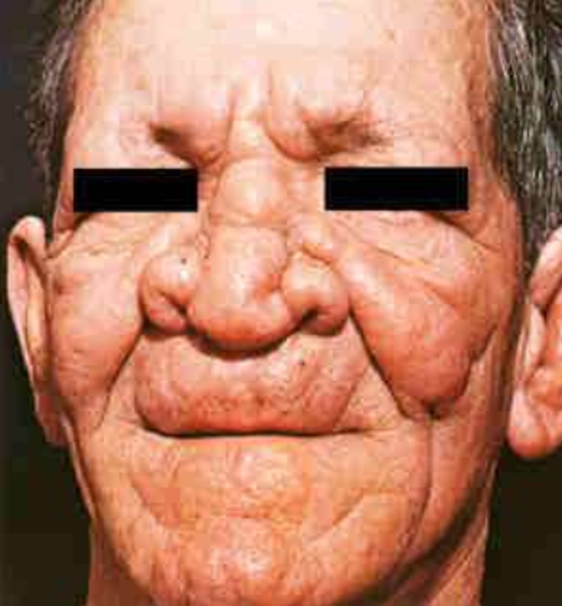
Viêm mũi (có thể gây xẹp mũi), viêm họng, thanh quản, viêm giác mạc, mống mắt…
Tiêu xương, xốp xương.
Viêm tinh hoàn.
Vú to ở đàn ông.
Một số cơ quan như gan, lách, hạch… có thể tìm thấy M.Leprcte, song không có thương tổn.
CHẨN ĐOÁN CÁC THỂ BỆNH PHONG
Chẩn đoán theo nhóm bệnh của Tổ chức Y tế thế giới (WHO)
Để dễ áp dụng điều trị bằng ĐHTL trong điều kiện thực địa, WHO đã chia các thể phong thành 2 nhóm:
Nhóm ít vi trùng (PB: Paucibacillary): không có trực khuẩn phong (Bacterial Index, BI = 0) hoặc có từ 1 -5 thương tổn (thường là thể T và I).
Nhóm nhiều vi trùng (MB: Multibacillary): đây là nhóm có BI dương tính hoặc có trên 5 thương tổn (thường là thể B và L).
Chẩn đoán các thể phong theo Hội nghị chống phong Madrit 1953
Bảng phân loại 1953 (Madrid)
| Thể bệnh Đặc điểm | I | T | B | L |
| Lâm sàng | Các dát thay đổi màu sắc. | Củ; viêm dây thần kinh. | Dát thâm nhiễm; viêm dây thần kinh. | U phong; mảng thâm nhiễm; viêm dây thần kinh. |
| Vi trùng | Nước mũi (NM): phần lớn âm tính; Mô bênh học(MBH): khoảng 30% có M. leprae. | NM: (-). MBH: khoảng 40% Leprae đứt khúc | NM và MBH: nhiều M. leprae thành đám. | NM và MBH: rất nhiều M. leprae thành đám, thành bó. |
| Phàn ứng Mitsuda | (±) | (+++) | (+) | (-) |
| Mô bệnh học | Không đặc hiệu | Hình nang đặc hiệu* | Thâm nhiễm giới hạn và lan tỏa | Thâm nhiễm lan tỏa nhiều tổ chức bào. |
| Tiến triển | Tùy sức đề kháng của cơ thể: Tốt: lành hay biến thành thể T. Xấu: B hay L | 50% tự khỏi.Điều trị khỏi nhanh. | Không điều trị không khỏi. | Không điều trị không bao giờ khỏi. |
CMI: Cell Mediated Immunity: miễn dịch qua trung gian tế bào
Các thể:
I: là thể đầu tiên sau khi nhiễm M. leprae, thương tổn da là một ít các dát thay đổi màu, cảm giác ít thay đổi.
TT: thể củ cục là thể ổn định có đáp ứng CMI còn tốt nên khỏi bệnh nhanh và có thể tự khỏi. Thương tổn da là các củ to, nhỏ, mảng củ, viêm dây thần kinh ngoại biên.
LL: thể u cục là thể nặng nhất (trước đây còn gọi là thể “ác tính”) vì đáp ứng CMI rất yếu nên phải điều trị lâu hơn mới khỏi bệnh. Thương tổn cơ bản là các u phong, mảng thâm nhiễm, lan tỏa, đối xứng, viêm dây thần kinh ngoại biên.
BT, BB, BL là các thể trung gian có đáp ứng CMI không ổn định nên có thể thay đổi thể bệnh.
Thương tổn cơ bản là các mảng thâm nhiễm nhẹ, vừa có tính chất khu trú, vừa có tính chất lan tỏa. Viêm dây thần kinh nhiều, đặc biệt trong cơn phản ứng.
Chẩn đoán phân biệt
Thể T: cần chẩn đoán phân biệt
+ Lupus lao, lupus ban đỏ hình đĩa kinh diễn.
+ Sarcoidosis.
+ Sẩn giang mai
+ Leishmaniasis.
+ Giang mai củ.
+ U hạt hình nhẫn.
Thể I: cần chẩn đoán phân biệt
+ Dát trắng trong bệnh giang mai thời kỳ thứ hai.
+ Pityriasis alba.
+ Bệnh onchocercia.
+ “Bớt” sắc tố.
Thể B và L: cần chẩn đoán phân biệt
+ Sarcoidosis
+ Kaposi sarcoma
+ Leishmaniasis.
+ Viêm mô mỡ.
+ Mũi đỏ.
+ Hematoderma…
ĐIỀU TRỊ BỆNH PHONG
Trải qua những giai đoạn điều trị bệnh nhiều hóa chất, dược phẩm, thuốc khác nhau, ngày nay với việc phối hợp nhiều loại thuốc khác nhau (Đa hóa trị liệu) bệnh phong không còn là “nan y” nữa. Bệnh phong có thể chữa khỏi hoàn toàn nếu được phát hiện sớm và điều trị kịp thời.
Trước 1941
Không có thuốc đặc hiệu nên điều trị bằng: dầu Chaulmoogra, Sulfonamides, Promin… Tuy nhiên kết quả rất hạn chế.
Thời kỳ từ 1941-1980
DDS (Diaminodiphenyl Sulfone): có hiệu quả, tuy nhiên phải điều trị lâu dài. Hơn nữa xuất hiện các M. leprae kháng thuốc.
Thời kỳ từ 1981-nay
Tổ chức Y tế thế giới khuyến cáo sử dụng đa hóa trị liệu (MDT: Multidrug Therapy) bao gồm các thuốc: rifampicin, clofazimin, dapson (DDS) để điều trị bệnh phong.
Phác đồ điều trị bệnh phong người lớn
– Ít vi khuẩn (PB: Paucibacillary):
+ Rifampicin 600mg: 1 tháng 1 lần (có kiểm soát).
+ DDS l00mg/ngày: tự uống hàng ngày.
Thời gian điều trị: 6 tháng.
– Nhiều vi khuẩn (MB: Multibacillary):
+ Rifampicin 600mg + Clofazimin 300mg 1 tháng uống 1 lần có kiểm soát
+ Clofazimin 50mg tự uống hàng ngày
+ DDS l00mg tự uống hàng ngày
Thời gian điều trị: 12 tháng.
Phác đồ điều trị bệnh phong trẻ em
– Ít vi khuẩn (PB: Paucibacillary)
| Thuốc | < 10 tuổi | 10-14 tuồi | |
| Liều mỗi tháng | Rifampicin | 300mg | 450mg |
| DDS | 25mg | 50mg | 50mg |
| Liều mỗi ngày | DDS | 25mg | 50mg |
Thời gian điều trị: 6 tháng
Nhiều vi khuẩn (MB: Multibacillary)
| Thuốc | < 10 tuổi | 10-14 tuổi | |
| Liều mỗi tháng | Rifampicin | 300mg | 450mg |
| Clofazimin | 50mg | 150mg | 50mg |
| Liều mỗi ngày | Clofazimin DDS | 50mg: (2 lần 1 tuần) 25mg | 50mg |
Thời gian điều trị: 12 tháng
Một số phác đồ điều trị khác
– Liều duy nhất (single dose): Tổ chức Y tế thế giới khuyến cáo chỉ sử dụng duy nhất một liều bao gồm 3 loại thuốc: rifampicin, ofloxacin và mynocyclin (ROM) để điều trị cho các bệnh nhân phong chỉ có một thương tổn duy nhất.
– Phác đồ điều trị phong kháng thuốc (WHO, 1998)
+ Nếu trực khuẩn phong kháng rifampicin và DDS thì thay thế bằng phác đồ sau đây:
Clofazimin 50mg/ngày
Ofloxacin 400mg/ngày
Minocyclin l00mg/ngày
Uống trong 6 tháng
+ Sau đó:
Clofazimin 50mg/ngày
Minocyclin l00mg/ngày hoặc Ofloxacin 400 mg/ngày
Uống trong 18 tháng.
Chú ý: nếu M.Leprea chỉ kháng DDS thì vẫn tiếp tục sử dụng MDT WHO không có DDS, các thuốc khác và thời gian điều trị không có gì thay đổi.
Năm 2009, WHO khuyến cáo sử dụng phác đồ mới điều trị cho những bệnh nhân có M.Leprea kháng rifampicin:
Moxifloxacin 400mg/ngày
Clofazimin 50mg/ngày
Clarithromycin 500 mg/ngày và Minocyclin 100 mg/ngày uống trong 6 tháng
+ Sau đó tiếp tục:
Moxifloxacin 400 mg
Clarithromycin l00mg và/hoặc Minocyclin 200mg uống 1 tháng 1 lần trong 18 tháng.
KẾT LUẬN
Bệnh phong là một bệnh nhiễm trùng kinh diễn. Bệnh tuy không gây chết người nhưng có thể để lại các tàn tật nặng nề nếu không được phát hiện và điều trị kịp thời. Với đa hóa trị liệu, bệnh phong không còn là “nan y” nữa mà có thể được chữa khỏi hoàn toàn. Việt Nam đang phấn đấu để hạ thấp hơn nữa tỉ lệ lưu hành để tiến tới thanh toán hoàn toàn được bệnh phong.
Phần tiếp theo của bài học: Các Rối loạn Miễn dịch trong bệnh Phong sẽ đi sâu và các thể lâm sàng và bài Các phản ứng Phong.
TÀI LIỆU THAM KHẢO
- Trần Hậu Khang. 2001, Bệnh phong. Nhà xuất bản y học
- Trần Hậu Khang. 2012, Miễn dịch trong bệnh phong. Nhà xuất bản Y học
- Hasting Robert c, 1985, Leprosy. Chulchili Livingstone.
- Fitzpatrick’s, 2012, Dermatology in general medicine. Leprosy, p: 2253-2262
- Wakelin S.H, 2002, Systemic drug treatment in dermatology. Manson Publishing
- WHO, 2008, Treatment of leprosy with multidrugtherapy (MDT).
