Bạch biến và giảm sắc tố da, Bệnh da liễu
Bệnh Bạch biến (Vitiligo)
Bệnh bạch biến (Vitiligo) là bệnh do rối loạn sắc tố mắc phải ở da và niêm mạc, đặc trưng của bệnh là các dát hoặc các mảng giảm sắc tố có ranh giới rõ, không ngứa. Hiện nay có nhiều phương pháp điều trị bệnh, nhiều trường hợp đáp ứng rất tốt tùy thể lâm sàng.
ĐẠI CƯƠNG
Bệnh bạch biến là bệnh do rối loạn sắc tố mắc phải ở da và niêm mạc, đặc trưng của bệnh là các dát hoặc các mảng giảm sắc tố có ranh giới rõ. Thương tổn có thể gặp ở mọi vị tri của cơ thể nhưng gặp nhiều hơn ờ mặt, cẳng tay, bộ phận sinh dục. Thương tổn không có vảy, không ngứa, không đau, nhưng ảnh hưởng đến tâm sinh lý và thẩm mỹ của người bệnh. Bệnh chiếm khoảng 0,5 – 2% dân số trên toàn thế giới và tuổi khởi phát trung bình là 20.
DỊCH TỄ HỌC
- Tỉ lệ mắc: 1% ở Mỹ, 1-2% dân sổ trên toàn thế giới. 30% ở những bệnh nhân có tiền sử gia đinh mắc bệnh bạch biến.
- Giới: bệnh ở nữ nhiều hơn nam. Theo Lerner, nam chiếm 32,5% và nữ là 67,5%. Có trường hợp bệnh có tính chất gia đình.
- Tuổi: có thể xuất hiện ở bất kỳ tuổi nào, tuy nhiên tuổi khởi phát trung bình là 10-30 tuổi.
- Ở Việt Nam chưa có nghiên cứu đầy đủ nào đánh giá tỷ lệ mắc bệnh bạch biến trong cộng đồng.
Bệnh bạch biến không phải là bẩm sinh. Bệnh có thể khởi phát ở bất kỳ tuổi nào, nhưng thường gặp ở người trẻ, và có một số thống kê gặp ở nữ nhiều hơn ở nam.
NGUYÊN NHÂN VÀ CƠ CHẾ BỆNH SINH
Bạch biến là bệnh có liên quan đến cả yếu tố gen và không phải yếu tố gen. Mặc dù một vài giả thuyết đã được công nhận là có liên quan đến sự phát sinh bệnh bạch biến, nhưng nguyên nhân chính xác của bệnh cho đến nay vẫn còn chưa rõ.
Tự miễn
Giả thuyết tự miễn dịch được đưa ra khi thấy có sự thay đổi cả miễn dịch dịch thể và miễn dịch qua trung gian tế bào trong sự phá hủy tế bào sắc tố ở bệnh nhân bạch biến. Các bệnh của tuyến giáp, đặc biệt là viêm tuyến giáp tự miễn Hashimoto và bệnh Graves, các rối loạn nội tiết khác như bệnh Addison, đái tháo đường, rụng tóc từng mảng, thiếu máu ác tính, bệnh viêm ruột, vảy nến… đều có liên quan đến bệnh bạch biến.
Một bằng chứng thuyết phục chứng tỏ tự miễn dịch có liên quan đến bệnh là sự có mặt của kháng thể lưu hành ở những bệnh nhân bạch biến. Vai trò của miễn dịch dịch thể càng được củng cố khi quan sát thấy các tế bảo sắc tổ bị phá hủy ở da của những con chuột khỏe mạnh được tiêm huyết thanh của bệnh nhân bạch biến.
Ngoài ra còn có sự tham gia của miễn dịch qua trung gian tế bào. Các tế bào T-CD8 hoạt động được tìm thấy ở quanh tổn thương bạch biến.
Khiếm khuyết của các tế bào sắc tố
Có nhiều dạng bất thường khác nhau: bất thường hình dạng, lưới nguyên sinh chất thô, không đủ khả năng tổng hợp và vận chuyển các hạt sắc tố melanin sang tế bào tạo sừng. Một số tế bào có thể bị chết.
Sự chết theo chương trình (apoptosis) xảy ra sớm cũng là một nguyên nhân làm giảm đời sống của tế bào sắc tố, tuy nhiên, các nghiên cứu sau đã chứng minh rằng không có sự khác biệt về mối liên quan giữa hiện tượng chết theo chương trình của tế bào sắc tổ ở bệnh nhân bạch biến và người bình thường.
Rối loạn hệ thống oxy hóa – kháng oxy hóa (oxidant – antioxydant)
Sự oxy hóa đóng vai trò chủ yếu trong cơ chế bệnh sinh của bệnh bạch biến. Các nghiên cứu đã chứng minh rằng sự tích lũy các gốc tự do trong tế bào sắc tố sẽ làm phá hủy chúng.
Sự oxy hóa được cho là yếu tố tiên phát trong sự thoái hóa các tế bào sắc tố. Do đó, nhiều nghiên cứu được tiến hành để chứng minh giả thiết này. Các nghiên cứu gần đây xác định vai trò của sự oxy hóa bằng cách đo nồng độ của các enzyme oxy hóa là superoxide dismutase (SOD) và eatalase (CAT) ở vùng da tổn thương và vùng da lành ở bệnh nhân bạch biến.
Nghiên cứu đã đưa ra kết luận sự oxy hóa tăng ở vị trí bị bạch biến.
Giả thuyết thần kinh
Các báo cáo ca lâm sàng đều chỉ ra rằng, ở những bênh nhân có tổn thương thần kinh có xuất hiện thương tổn bạch biến. Điều này chứng tỏ các hóa chất giải phóng ra từ vùng bị tổn thương thần kinh làm giảm sản xuất melanin.
Yếu tố gen
Ở nhóm bệnh nhân bị bạch biến, người ta thấy tỷ lệ có HLA-DR4, HLA-B13 và HLA-B35 cao hơn những người bình thường.
TRIỆU CHỨNG LÂM SÀNG
Lâm sàng
Tổn thương cơ bản
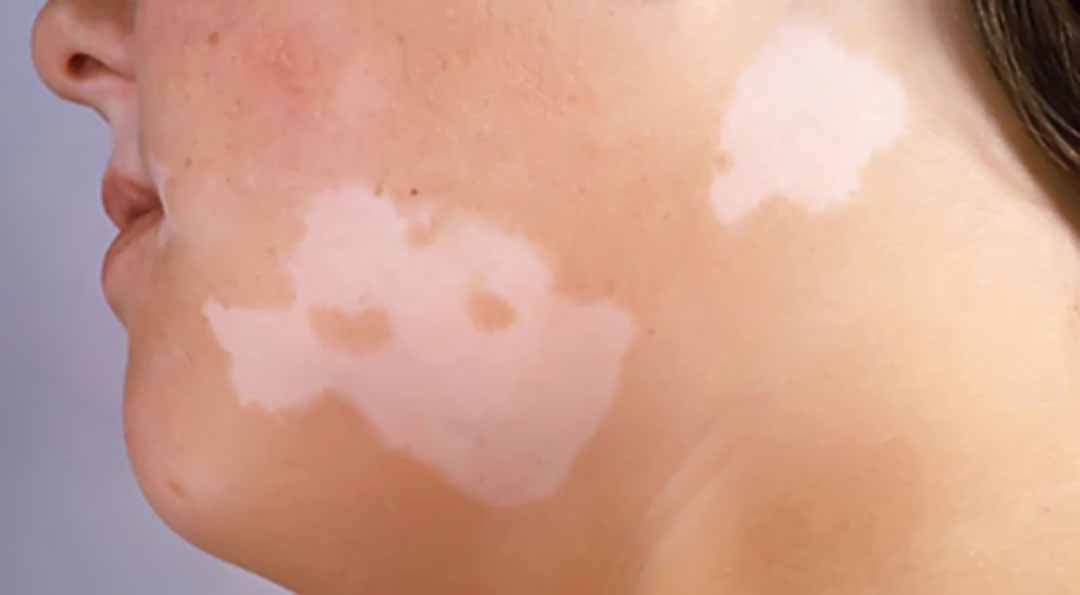
Trên da xuất hiện các vết mất sắc tố hình tròn hay bầu dục, giới hạn rõ. Tổn thương có khuynh hướng phát triển ra ngoại vi và liên kết với nhau, xung quanh có một vùng da đậm sắc hơn màu da bình thường. Thực ra trong nhiều trường hợp rất khó phân biệt có vùng đậm sắc xung quanh tổn thương hay là sự tương phản giữa da lành và da mất sắc tố. Trên tổn thương không có vảy, không ngứa, không đau. Các vết trắng dần dần lan rộng và liên kết với nhau trở thành những đám da mất sắc tố rộng hơn, tồn tại dai dẳng có khi cả chục năm. Có những vùng da mất sắc tố tự mờ đi, thậm chí mất hẳn, nhưng thường lại phát ra những vết mất sắc tố ở các vị trí khác của cơ thể.
Bệnh khởi phát từ từ, rất khó nhận thấy, nhưng cũng có trường hợp bệnh xuất hiện một cách nhanh chóng. Một số ít trường hợp bắt đầu bằng giai đoạn đỏ da hoặc một số vùng da bị viêm tấy hơi cao hơn mặt da, biến đi một cách nhanh chóng, rồi sau đó mới xuất hiện vết mất sắc tố da. Trên một số bệnh nhân mùa hè sau khi phơi nắng, bờ và vùng trung tâm các vết mất sắc tố xuất hiện da thâm dưới dạng như tàn nhang, nhưng đến mùa đông thường biến mất. Sự biến đổi này có thể gặp ở một nửa số bệnh nhân bị bạch biến.
Vị trí tổn thương
Có thể gặp mọi vị trí của cơ thể, tuy nhiên người ta thấy tổn thương thường xuất hiện ở mu bàn tay, cổ tay, cẳng tay, mặt, cổ, bộ phận sinh dục và vùng xung quanh bộ phận sinh dục. Có đến 80% trường hợp các vết mất sắc tố khu trú ở vùng hở (các chi, mặt và cổ). Các tổn thương sắp xếp thường có tính chất đối xứng. Tuy nhiên, cũng có nhiều trường họp chỉ có một bên của cơ thể. Tóc hay lông trên vùng tổn thương có nhiều trường hợp cũng mất sắc tố. Lòng bàn tay, bàn chân và niêm mạc thường không xuất hiện tổn thương.
Các thể lâm sàng của bạch biến
+ Thể khu trú: bao gồm thể mảng với kích thước to nhỏ khác nhau, trên da xuất hiện đám mất sắc tố ở một bên hoặc cả 2 bên của cơ thể. Thể đoạn cả một đoạn chi, hay thân mình xuất hiện đám da mất sắc tố.
+ Thể lan toả: gần như toàn bộ mặt hoặc rải rác trên thân mình có thể có đối xứng hoặc không, xuất hiện các đám da mất sắc tố trông tương tự như bệnh bạch tạng.
+ Thể hỗn hợp: tổn thương ở cả mặt và rải rác khắp toàn thân.
Một số bệnh có liên quan đến bệnh bạch biến
+ Có thể 2-38% bệnh nhân bạch biến có liên quan đến bệnh lý của tuyến giáp.
+ 1-7,1% bệnh nhân bạch biến bị tiểu đường.
+ Khoảng 2% bệnh nhân bị bạch biến bị bệnh Addison.
+ Khoảng 16% bệnh nhân bạch biến có rụng tóc thành từng mảng.
+ Khoảng 37% lông, tóc trắng trên dát bạch biến.
+ Có một số bệnh nhân bạch biến có bớt dạng Halo.
+ Một số bệnh nhân bạch biến xuất hiện ung thư da.
Cận lâm sàng
– Giải phẫu bệnh
+ Có sự giảm lượng sắc tố melanin và giảm số lượng tế bào sắc tố tại thương tổn. Nặng hơn có thể mất hoàn toàn tế bào sắc tố.
+ Trong tổn thương sớm thấy có bạch cầu lympho xung quanh mạch máu
– Xét nghiệm định lượng hormon tuyến giáp, tuyển thượng thận, tuyến yên vả insulin để phát hiện các bệnh kèm theo.
– Xét nghiệm giải mã gen phát hiện các đột biến gen gây bệnh
CHẨN ĐOÁN
Chẩn đoán xác định
Chẩn đoán xác định bệnh bạch biến không khó, dựa gần như hoàn toàn vào lâm sàng là các dát mất sắc tố, không có đau hay ngứa, nhẵn, không có vảy, kèm theo lông hay tóc ở trên dát mất sắc tố, cũng có thể mất sắc tố. Hình ảnh giải phẫu bệnh phù hợp.
Chẩn đoán thể bệnh
Dựa vào lâm sàng: chia làm 2 thể
Thể khu trú (localized vitiligo)
+ Bạch biến từng điểm (focal vitiligo): tổn thương cơ bản là một hoặc nhiều dát giảm sắc tổ ở một vị trí.
+ Bạch biến thể đoạn (segmental): tổn thương là một hoặc nhiều dát giảm sắc tố, phân bố theo đường đi của dây thần kinh, bệnh xảy ra chủ yếu ở trẻ em. Hơn 1/2 trường hợp bạch biến thể đoạn có mảng trắng ở tóc hoặc bệnh bại liệt. Thể này không liên quan đến bệnh ở tuyến giáp hoặc bệnh tự miễn.
+ Thể niêm mạc (mucosal): thương tổn chỉ xuất hiện ở niêm mạc.
Bạch biến lan tỏa (generalized vitiligo)
+ Thể ở các cực (acrofacial): giảm sắc tố ở các ngón tay, chân và vùng quanh các hốc tự nhiên ở mặt.
+ Thể thông thường (vulgaris): đặc trưng bởi các mảng giảm sắc tố riêng rẽ và phân bố rộng rãi.
+ Thể hỗn hợp (mixed): tổn thương bao gồm ở cả các cực và rải rác toàn thân.
+ Bạch biến toàn thể (universal vitiligo): Thể này giảm sắc tố toàn bộ hoặc gần như toàn bộ diện tích cơ thể. Thường phối hợp với các hội chứng nội tiết.
Theo tiến triển, tiên lượng và điều trị
- Thể đoạn (segmental): khởi phát sớm và lan rộng nhanh, các mảng mất sắc tố tồn tại dai dẳng và không thay đổi trong suốt cuộc đời của bệnh nhân.
- Không phải thể đoạn (nonsegmental): thường liên quan đến bệnh tự miễn hoặc thương tổn viêm. Thể này cũng thường có tiền sử gia đình về bệnh bạch biến hoặc bệnh tự miễn,
Chẩn đoán phân biệt
Bớt giảm sắc tố bẩm sinh
Bị bệnh từ khi sinh ra. Không tăng lên, không giảm đi theo thời gian.
Dát trắng trong phong bất định
Thường kèm theo rối loạn cảm giác, có thể giảm hay mất cảm giác.
Dát trắng trong xơ cứng bì
Da xơ cứng, véo da âm tính.
Dát trắng trong lang ben
Bệnh có dấu hiệu vỏ bào, ngứa, xét nghiệm soi tươi thấy sợi nấm.
Giảm sắc tố do hoá chất hay bỏng:
Có tiền sử tiếp xúc với hóa chất. Sau đó mất sắc tố từ từ. Ranh giới vùng giảm sắc tố tương xứng với vùng da mất sắc tố.
Các bệnh lý khác
+ Chàm khô: có thể điều trị thử bằng mỡ corticoid, mất tổn thương trong trường hợp khó làm giải phẫu bệnh.
+ Bệnh Tuberous sclerosis: Dát trắng rải rác. Các khối u tuyến bã, đặc biệt cạnh móng.
Các rối loạn thần kinh, tâm thần
+ Giảm sắc tố sau viêm: có hiện tượng viêm đỏ trước đó, sau để lại dát giảm sắc tố.
+ Hội chứng Vogt-Koyanagi-Harada: biểu hiện của bệnh gồm có: bạch biến, viêm màng bồ đào, viêm màng não, bại liệt, rụng tóc, rối loạn thính giác, ù tai.
+ U sùi dạng nấm giống bạch biến: giảm sắc tố không đồng đều, bề mặt có ít vảy mỏng.
+ Bớt thiếu máu (nevus anemicus): do bất thường mạch máu mà không phải do rối loạn sắc tố. Ắn kính sẽ làm mất ranh giới giữa vùng da bệnh và vùng da lành.
+ Bạch tạng: bệnh bẩm sinh, mất sắc tố lan tỏa toàn thân. Mất sắc tố cả ở đồng tử. Toàn bộ lông, tóc màu trắng.
ĐIỀU TRỊ
Đơn trị liệu hầu như không có hiệu quả trong bệnh bạch biến. Do đỏ điều trị phải phổi hợp nhiều phương pháp khác nhau. Sự đáp ứng với điều trị cũng rất khác nhau.
Ánh sáng trị liệu
Phương pháp này lấy lại sắc tố da ở 70% bệnh nhân bạch biến ở giai đoạn sớm và thể khu trú
+ Sử dụng UVB dài hẹp (bước sóng 311nm) cho kết quả tốt nhất. UVB dải hẹp còn là lựa chọn đầu tiên cho điều trị bạch biến lan tỏa ờ người lớn và trẻ em. Chiếu UVB dải hẹp 2-3 lần/tuần. Phương pháp này an toàn đối với trẻ em, phụ nữ có thai và cho con bú. Tác dụng phụ của nó chủ yếu là ngứa và khô da.
+ PUVA: cũng là một phương pháp được lựa chọn nhiều trong lâm sàng, đặc biệt là đối với những bệnh nhân có da thuộc type 4-6 và bị bạch biến lan rộng. Tuy nhiên, bạch biến ở lưng, tay và chân thường không đáp ứng với phương pháp điều trị này. Kết quả tôt nhất đạt được khi điều trị ở mặt, thân mình và phía gần của các chi. Liệu trình điều trị: 2-3 lần/tuần trong nhiều tháng.
Ưu điểm của ánh sáng trị liệu là thời gian điều trị ngắn, không phải dùng thuốc, không có tác dụng phụ ở đường tiêu hóa …
Laser
Laser cat (Excimer laser): đây là một phương pháp điều trị mới, an toàn và hiệu quả. Đặc biệt đối với những trường hợp có diện tích thương tổn dưới 30%. Tuy nhiên, giá thành của phương pháp này đắt. Theo một nghiên cứu từ 2004 – 2007, cho thấy việc phối hợp bôi mỡ tacrolimus 0.1% và laser cắt 308nm có hiệu quả tốt hơn so với sử dụng laser cắt đơn thuần.
Sử dụng corticoid
+ Đường toàn thân: cần cân nhắc giữa hiệu quả và tác dụng phụ của thuốc khi dùng kéo dài.
+ Tại chỗ: được lựa chọn ban đầu cho bạch biến khu trú, bởi vì nó dễ dàng và tiện lợi cho cả bệnh nhân và thầy thuốc trong việc điều trị duy trì.
+ Tránh sử dụng corticoid tiêm tại tổn thương vì có thể gây nhiễm khuẩn tại chỗ tiêm và teo da.
Điều trị tại chỗ
+ Tacrolimus (0,03% và 0,1%): là một lựa chọn điều trị có hiệu quả cho những trường hợp bạch biến ở mặt và cổ. Kết hợp tacrolimus và laser cắt cho hiệu quả tốt hơn so với đơn trị liệu. Đối với bạch biến ở mặt thì hiệu quả điều trị sẽ tốt hơn nếu phối hợp UVB dải hẹp với pimecrolimus 1%.
+ Calcipotriol và tacalcitol cũng là một chất điều trị tại chỗ bệnh bạch biến có hiệu quả. Phối hợp calcipotriol và L)VB dải hẹp hoặc PUVA cho kết quả tốt hơn khi điều trị riêng rẽ.
+ Khellin 4% phối hợp laser cắt cho kết quả trong điều trị bạch biến
Điều trị làm giảm sắc tố (Depigmentation therapy)
Phương pháp này được chỉ định khi bệnh nhân bị bạch biến lan rộng và các phương pháp điều trị khác không làm cải thiện tinh trạng của bệnh nhân. Các vùng da bình thường sẽ được làm mất sắc tố làm cho toàn bộ da của bệnh nhàn màu trắng.
Thuốc: kem monobenzylether of hydroquinon 20%: bôi 2 lần/ngày trong 3-12 tháng.
Phẫu thuật: cấy ghép da
PHÒNG BỆNH
Tránh dùng chất kích thích: café, bia rượu, thức khuya, giảm tress.
Khi ra ngoài trời đội mũ rộng vành, đeo kính, mặc quần áo dài.
Nên bôi kem chống nắng trước khi ra nắng 30 phút kể cả ngày trời râm.
Làm xét nghiệm định kỳ phát hiện một số bệnh liên quan như hormon tuyến giáp, tuyến thượng thận, tuyến yên và định lượng insulin máu.
TÀI LIỆU THAM KHẢO
- Le Poole IC, Luiten RM. Autoimmune etiology of generalized vitiligo. Cwrr Dir Autoimmun. 2008;10:227-43.
- Ortonne J. Vitiligo and other disorders of Hypopigmentation. In: Bolognia J, Jorizzo J, Rapini R, eds. Dermatology. Vol 1. 2nd. Spain: Elsevier; 2008:65.
- Sravani PV, Đabu NK, Gopal KV, Rao GR, Rao AR, Moorthy B. Determination of oxidative stress in vitiligo by measuring superoxide dismutase and catalase levels in vitiliginous and non-vitiliginous skin. Indian J Dermatol Venereol Leprol. May-Jun 2009;75(3):268-71.
- Spritz RA. The genetics of generalized vitiligo. Curr Dir Autoimmun. 2008;10:244- 57.
- Halder R, Taliaferro s. Vitiligo. In: Wolff K, Goldsmith L, Katz s, Gilchrest B, Paller A, Lefell D, eds. Fitzpatrick’s Dermatology’ in General Medicine. Vol 1. 7th ed. New York, NY: McGraw-Hill; 2008:72.
- Birlea SA, Gowan K, Fain PR, Spritz RA. Genome-Wide Association Study of Generalized Vitiligo in an Isolated European Founder Population Identifies SMOC2, in Close Proximity to IDDM8. J Invest Dermatol. Nov 5 2009
- Jin Y, Birlea SA, Fain PR, et al. Genome-Wide Analysis Identifies a Quantitative Trait Locus in the MHC Class II Region Associated with Generalized Vitiligo Age of Onset. J Invest Dermatol. Jun 2011;131(6):1308-12.
- Ezzedine K, Diallo A, Leaute-Labreze c, et al. Multivariate analysis of factors associated with early-onset segmental and nonsegmental vitiligo: a prospective observational study of 213 patients. Br J Dermatol. Jul 2011; 165(I):44-9.
