Bệnh da liễu, Mày đay và các bệnh Dị ứng
Hội chứng Stevens-Johnson và Lyell
>> HỘI CHỨNG STEVENS-JOHNSON VÀ LYELL (Steven Johnson syndrome and Lyell syndrome) đặc trưng bởi tình trạng hoại tử lan tỏa và mất thượng bì ở da và niêm mạc. Đây là một thể nặng của dị ứng thuốc, nếu không điều trị sớm sẽ có nguy cơ tử vong cao.
Đại cương hội chứng Stevens-Johnson và Lyell
Hội chứng Stevens-Johnson (Stevens-Johnson syndrome – SJS) và Lyell hay còn gọi là hoại tử thượng bì nhiễm độc (Toxic epidermal necrolysis – TEN) là một phản ứng nặng của da và niêm mạc. Nguyên nhân phổ biến nhất là do thuốc. Đặc trưng bởi tình trạng hoại tử lan tỏa và mất thượng bì.
Hiện nay, hội chứng Stevens-Johnson và Lyell được coi là hai thể trong các giai đoạn diễn biến của cùng một bệnh. Và được phân biệt dựa trên độ nặng, phần trăm diện tích bề mặt cơ thể có tổn thương da bị hoại tử và mất thượng bì.
Hội chứng Stevens-Johnson ít nặng hơn và diện tích da hoại tử < 10% diện tích bề mặt cơ thể. Tổn thương niêm mạc gặp > 90% bệnh nhân. Và hầu như là từ hai vị trí trở lên (mắt, miệng và sinh dục).
Hội chứng Lyell nặng hơn và có > 30% diện tích da cơ thể bị hoại tử thượng bì. Tổn thương niêm mạc gặp ở hầu hết các bệnh nhân và toàn trạng thường nặng nề.
Thể hỗn hợp giữa hội chứng Stevens-Johnson và Lyell khi bệnh nhân có diện tích da bị hoại tử từ 10-30%.
Ước lượng tỷ lệ mới mắc cho cả hội chứng Stevens-Johnson, Lyell và thể hỗn hợp
Khoảng từ 2-7/1.000.000 người mỗi năm. Trong đó, hội chứng Stevens-Johnson phổ biến hơn và cao gấp 3 lần so với hội chứng Lyell. Một báo cáo ở Mỹ từ năm 1980 đến 1984 tỷ lệ mới mắc hội chứng Stevens-Johnson là 2,6 -7,1/1.000.000 dân. Tỷ lệ mới mắc của hội chứng Lyell ước chung trên toàn thế giới khoảng 0,4-1,3/1.000.000 dân.
Tỷ lệ mới mắc của cả hội chứng Stevens-Johnson và Lyell cao hơn khoảng 100 lần ở người nhiễm HIV so với dân số chung.
Hai hội chứng này có thể gặp ở bất kỳ lứa tuổi nào và thường nữ nhiều hơn nam với tỷ lệ nam/nữ là 0,6. Gặp ở các chủng tộc khác nhau khắp trên thế giới nhưng ưu thế liên quan đến HLA ở một số thuốc gây dị ứng.
Tỷ lệ tử vong ở bệnh nhân hội chứng Stevens-Johnson và Lyell cao khoảng 25%, với 10% hội chứng Stevens-Johnson và >30% ở hội chứng Lyell.
Nguyên nhân và sinh bệnh học của hội chứng Stevens-Johnson và Lyell
Nguyên nhân và các yếu tố nguy cơ
Có nhiều nguyên nhân và các yếu tố nguy cơ gây hội chứng Stevens-Johnson và Lyell như thuốc, tình trạng nhiễm khuẩn, yếu tố vật lý, liên quan gen…
Nguyên nhân
Thuốc
Đây là nguyên nhân chủ yếu gây hội chứng Stevens-Johnson và Lyell ở cả người lớn và trẻ em. Nguy cơ gây bệnh trong khoảng 8 tuần từ khi dùng thuốc. Do đó, những thuốc sử dụng trong thời gian dài thường không phải là nguyên nhân và có tới khoảng 20-25% các trường hợp thậm chí là cao hơn ở trẻ em, không thể xác định rõ thuốc gây dị ứng.
| Các thuốc liên quan rõ ràng | Các thuốc có liên quan yếu hơn |
| Allopurinol, Carbamazepin, Lamotrigin, Meloxicam, Nevirapin, Phenobarbital, primidon Phenytoin, fosphenytoin, Piroxicam, tenoxicam , Sulfadiazin, sulfadoxin, sulfamethoxazol, sulfasalazin | Amifostin, Amoxicillin, ampicillin, Azithromycin, clarithromycin, erythromycin. Cefadroxil, cefixim, ceftriaxon, cefuroxim Ciprofloxacin, levofloxacin, pefloxacin Diclofenac, Doxycyclin, Etoricoxib, Metamizol, Oxcarbazepin, Pipemidic, acid Rifampicin |
Các thuốc thường gây dị ứng trong hai hội chứng này là allopurinol, thuốc chống co giật nhân thơm, kháng sinh nhóm sulfonamides, lamotrigine (chống động kinh), nevirapin (kháng virus) và hạ sốt giảm đau không steriod nhóm dẫn xuất Oxicam. Ở trẻ em, các thuốc phổ biến nhất liên quan đến hai hội chứng này là kháng sinh nhóm sulfonamid, phenobarbital, carbamazepin và lamotrigin.
Nhiễm trùng
Nhiễm Mycoplasma pneumoniae và cytomegalovirus là nguyên nhân phổ biến tiếp theo gây hội chứng Stevens-Johnson và Lyell đặc biệt ở trẻ em. Tuy nhiên, hình thái lâm sàng chủ yếu là biểu hiện của hội chứng Stevens-Johnson với tổn thương niêm mạc trung bình đến nặng với nhiều vị trí, ít hoặc thậm chí không có tổn thương da.
Các nguyên nhân khác
Một số nguyên nhân hiếm gặp có thể gây hội chứng Stevens-Johnson và Lyell bao gồm vaccin, bệnh hệ thống, chất cản quang, phơi nhiễm hóa chất bên ngoài, thảo dược và thức ăn.
Các yếu tố nguy cơ
Các yếu tố nguy cơ gây hội chứng Stevens-Johnson và Lyell bao gồm nhiễm HIV, yếu tố gen, bệnh lý miễn dịch có sẵn và có thể là yếu tố vật lý.
Nhiễm HIV: bệnh nhân nhiễm HIV có nguy cơ mắc các hội chứng này cao hơn 100 lần so với dân số nói chung. Nguyên nhân của tình trạng nhạy cảm này chưa được biết đầy đủ. Có thể do tiếp xúc với nhiều loại thuốc, tính đa hình của gen trong chuyển hóa thuốc, bất thường điều hòa miễn dịch hay sự có mặt của các nhiễm trùng đi kèm.
Yếu tố gen: người mang HLA-B* 15:02 (7-10% người châu Á) tăng nguy cơ bị hội chứng Stevens-Johnson do carbamazepin và các thuốc chống co giật nhân thơm khác như phenytoin, phenobarbital. Allele HLA-A*31:01 liên quan với dị ứng carbamazepine thể hội chứng Stevens-Johnson và Lyell ở người Nhật. Hay liên quan giữa HLA-B*58:01 và dị ứng thuốc thể hội chứng Stevens-Johnson và Lyell do allopurinol ở cả người châu Á và không phải châu Á.
Tính đa hình của gen:
Tính đa hình trong gen CYP2C19, mã hóa cho cytochrome P450 dạng iso, có thể làm tăng nguy cơ hội chứng Stevens-Johnson và Lyell khi dùng phenobarbital, phenytoin, hoặc carbamazepin; Biến thể khác của CYP2C là CYP2C9*3 có liên quan với việc làm giảm thanh thải phenytoin, có thể liên quan đến tăng nguy cơ dị ứng thuốc nặng ở- da do phenytoin. Các tính đa hình của gen khác cũng liên quan như gen quy định IL-4 receptor, prostaglandin E receptor 3,…
Chính vì có sự liên quan khá rõ ràng giữa yếu tố gen với dị ứng thuốc nặng hội chứng Stevens-Johnson và Lyell nên việc sàng lọc gen trước khi dùng một số loại thuốc được khuyến cáo như HLA-B*15:02 ở người dân châu Á, Bắc Á nếu sử dụng carbamazepine, HLA-A*31:01 ở tất cả các bệnh nhân trước khi dùng carmabazepine, không phân biệt về chủng tộc hay sắc tộc vì allele này lưu hành trong hầu hết dân số; Và allopurinol không nên được kê cho bệnh nhân có mang gen HLA-B*58:0I.
Các yếu tố khác: bệnh lý ác tính, thuốc dùng liều cao và nhanh, bệnh lý hệ thống, tia uv hay tia xạ có thể làm tăng nguy cơ dị ứng thuốc.
Sinh bệnh học
Cơ chế bệnh sinh của hội chứng hội chứng Stevens-Johnson và Lyell chưa được biết đầy đủ. Tuy nhiên, vài giả thuyết đã được chấp nhận. Các hội chứng này được cho là hậu quả của phản ứng độc tế bào qua miễn dịch tế bào làm phá hủy các tế bào keratin. Hiện tượng hoại tử thượng bì và bọng nước là do sự chết theo chương trình lan tỏa và toàn bộ chiều dày thượng bì của các tế bào keratin.
Các thuốc có thể kích thích hệ miễn dịch bằng cách gắn trực tiếp lên phức hợp hòa hợp mô chủ yếu lớp I (Major histocompatibility complex I – MHC I) và receptor của tế bào T,. Dẫn đến sự tăng sinh dòng tế bào T độc tế bào đặc hiệu với thuốc. Từ đó sẽ tiêu diệt trực tiếp tế bào keratin hoặc gián tiếp thông qua kích thích hoạt động của tế bào khác mà chúng giải phóng ra các chất trung gian hòa tan gây chết như:
Hoạt hóa yếu tố gắn Fas trên màng tế bào keratin. Dẫn đến hiện tượng chết tế bào theo chương trình qua trung gian receptor.
Các tế bào lympho T độc tế bào giải phóng các protein phá hủy như perforin và granzyme B khi có sự tương tác giữa chúng với MHC lớp I.
Tăng sản xuất các cytokine (INF-y, TNF-d, các interleukin khác) từ tế bào lympho T và đại thực bào.
– Tiết các granulysin gây ly giải tế bào từ tế bào lympho T độc tế bào, tế bào diệt tự nhiên được mẫn cảm với thuốc.
Lâm sàng và cận lâm sàng của hội chứng Stevens-Johnson và Lyell
Lâm sàng của hội chứng Stevens-Johnson và Lyell
Bệnh nhân có tiền sử dùng thuốc hoặc tình trạng ốm đau. Dùng thuốc thường trước khởi phát triệu chứng từ 1 đến 4 tuần trung bình là 14 ngày. Nhưng có thể khởi phát chỉ sau 48h hay muộn hơn thậm chí có thể đến 8 tuần.
Tiền triệu
Sốt, thường là trên 39°C và các triệu chứng giống cúm xuất hiện trước từ l đến 3 ngày khi có tổn thương da, niêm mạc. Sợ ánh sáng và ngứa, bỏng rát kết mạc hoặc nuốt đau có thể là những triệu chứng sớm của tổn thương niêm mạc. Mệt mỏi, đau cơ và đau khớp có thể có ở hầu hết bệnh nhân.
Ở vài bệnh nhân, ban đầu chỉ là các ban đỏ. Tuy nhiên, nếu kèm theo sốt >38°C, viêm niêm mạc, đau rát da và xuất hiện bọng nước là những dấu hiệu chỉ điểm tiến triển thành hội chứng Stevens-Johnson và Lyell.
Tổn thương da
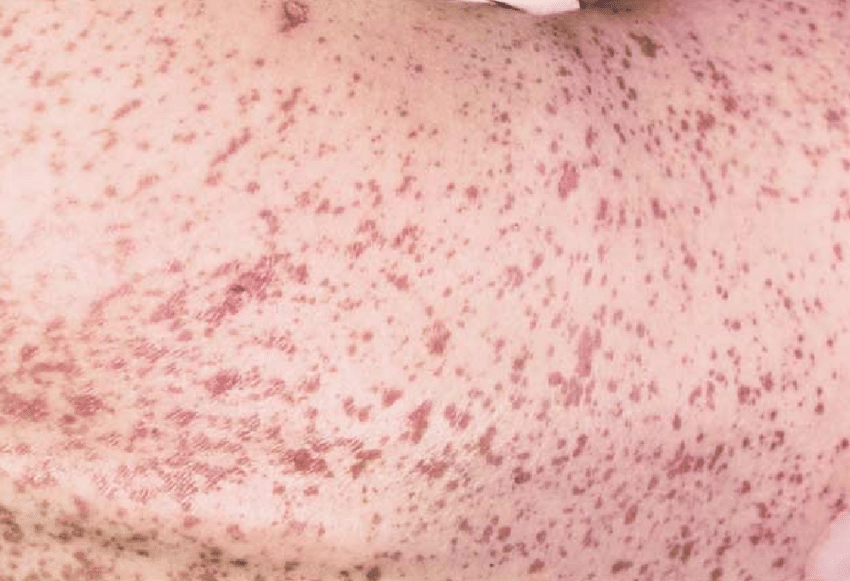
Tổn thương da điển hình khởi đầu là các dát đỏ thường giới hạn không rõ, với xuất huyết ở trung tâm. Sau vài giờ đến một ngày tổn thương lan tỏa, liên kết lại với nhau thành đám lớn. Tổn thương thường ngứa và đau rát nhiều. Tổn thương thường bắt đầu ở mặt và ngực trước khi lan rộng đến các vùng khác và phân bố đối xứng. Tổn thương cả lòng bàn tay chân. Da đầu hiếm khi tổn thương. Ngoài ra có thể có tổn thương bia bắn không điển hình với trung tâm tối màu hơn.
Khi bệnh tiến triển, dát đỏ lan tỏa sẫm màu do da hoại tử, hình thành các mụn nước, bọng nước. Tổn thương có thể trợt diện rộng, giống như bị bỏng, dấu hiệu Nikolsky dương tính, đau rát tại chỗ nhiều.
Tổn thương da thường tiến triển nặng lan tỏa nhanh trong vòng 2 đến 3 ngày, quá trình hồi phục có thế kéo dài từ 2 đến 4 tuần hoặc lâu hơn nếu chăm sóc kém.
Tổn thương niêm mạc
Tổn thương niêm mạc xuất hiện ở khoảng 90% bệnh nhân. Và có thể trước, cùng hoặc sau tổn thương da. Tổn thương trợt và đóng vảy tiêt đau có thể xuất hiện ở bất kỳ bề mặt niêm mạc nào.
Tổn thương niêm mạc miệng và môi ban đầu có thể là các dát đỏ sau xuất hiện bọng nước hoặc các vết trợt kèm xuất huyết. Có thể được phủ bởi một màng trắng xám nhạt, tổn thương dạng aphthose. Bệnh nhân đau nhiều dẫn đến tình trạng kém dinh dưỡng và nước.
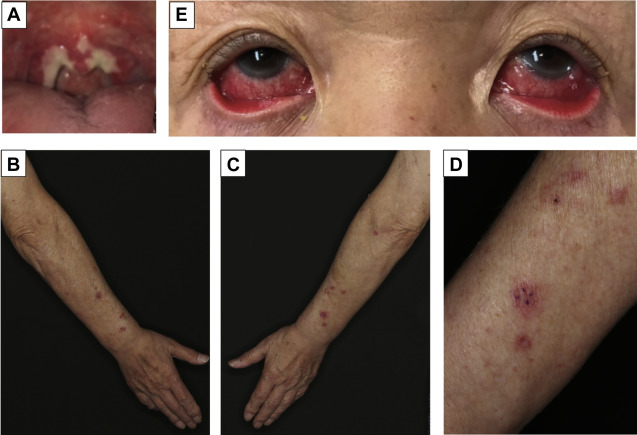
Tổn thương mắt gặp khoảng 80% bệnh nhân. Hầu hết, tổn thương ở mắt là viêm kết mạc nặng kèm tiết dịch mủ, bọng nước có thể xuất hiện. Loét giác mạc, viêm màng bồ đào trước và viêm toàn bộ mắt có thể gặp, triệu chứng cơ năng là đau và sợ ánh sáng Những thay đổi ở mắt thường thuyên giảm hoàn toàn nhưng có thể có thể có sẹo, dính ở mi mắt và kết mạc.
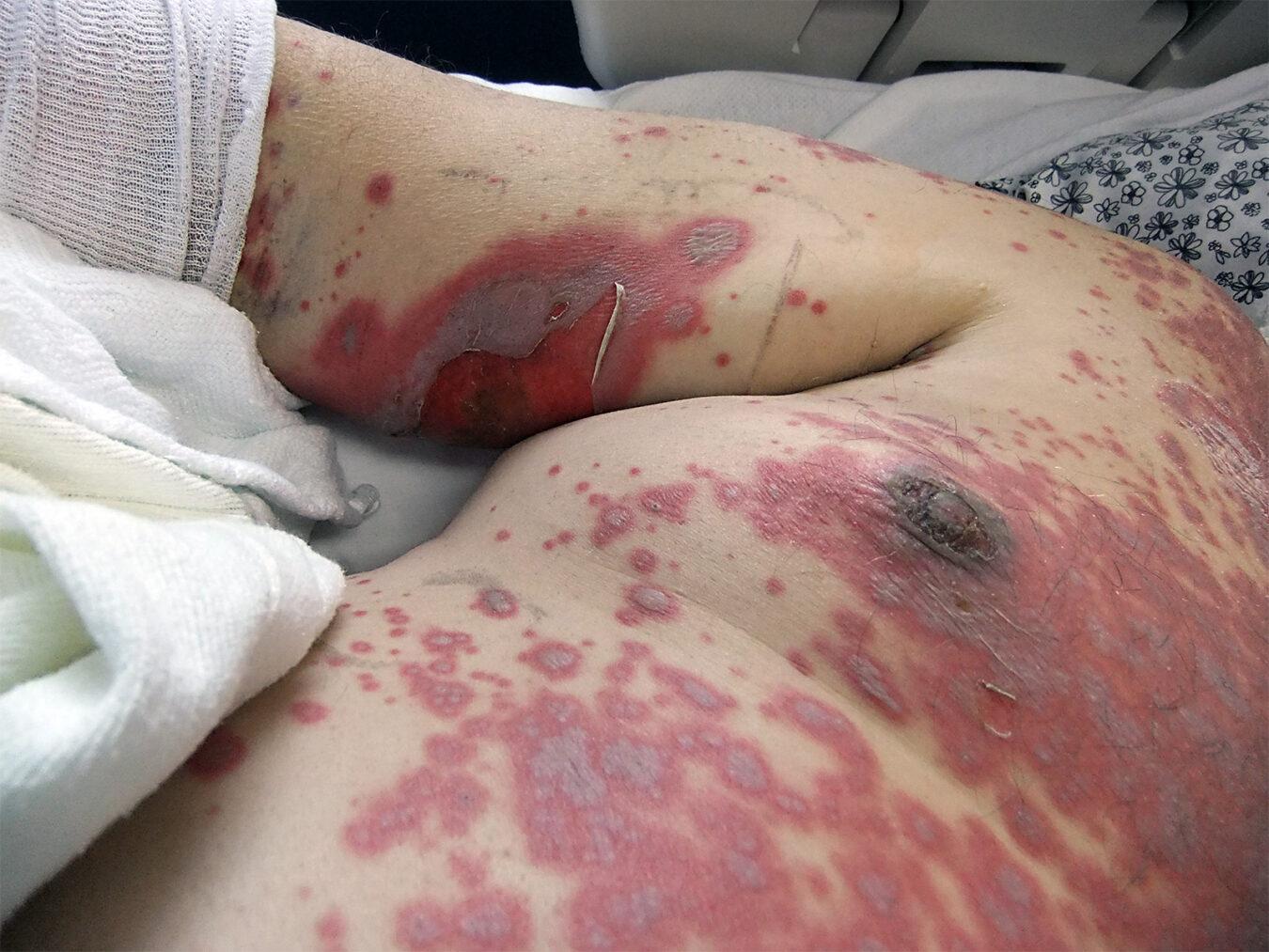
Tổn thương sinh dục, tiết niệu
Viêm niệu đạo xuất hiện tới 2/3 trường hợp và có thể dẫn đến rối loạn về tiểu tiện. Trợt sinh dục khá thường gặp. Ở phụ nữ, tổn thương âm hộ, âm đạo có thể biểu hiện bởi viêm âm đạo trợt loét, bọng nước âm hộ và dính âm đạo. Có thể dẫn đến di chứng lâu dài như dính, hẹp các môi và âm đạo, tiểu không liên tục hoặc bí tiểu, viêm bàng quang tái phát, ứ máu kinh, đôi khi lạc nội mạc tử cung và cổ tử cung ở âm đạo.
Ngoài ra, niêm mạc hầu họng bị ảnh hưởng ở hầu hết các bệnh nhân. Niêm mạc của khí quản, phế quản và thực quản ít bị tổn thương hơn. Tổn thương của ruột là hiếm gặp.
Giai đoạn cấp của bệnh kéo dài 8 đến 12 ngày và đặc trưng bởi tình trạng sốt dai dẳng, tổn thương niêm mạc nặng, mất thượng bì lan tỏa, đau diện rộng ở vùng mât thượng bì. Tái tạo thượng bì có thể bắt đầu sau vài ngày và thường mất khoảng 2-4 tuần.
Cận lâm sàng của hội chứng Stevens-Johnson và Lyell
Bất thường về huyết học: thường gặp tình trạng thiếu máu và giảm lympho. Ít gặp tăng bạch cầu ái toan, giảm bạch cầu trung tính gặp ở 1/3 bệnh nhân. Và có liên quan với tiên lượng kém. Tuy nhiên, việc điều trị bằng corticoid toàn thân có thể kích thích và tăng huy động bạch cầu trung tính vào tuần hoàn. Do vậy, có thể che khuất tình trạng giảm bạch cầu.
Bất thường về sinh hóa: giảm albumin, mất cân bằng điện giải, tăng ure và glucose máu có thể gặp trong những trường hợp nặng, do mất lượng lớn dịch, mất thượng bì và tình trạng tăng chuyển hóa. Nồng độ urea nitrogen > 10 mmoL/L và glucose > 14 mmol/L là những dấu hiệu cân nhắc độ nặng của bệnh. Tăng nhẹ nồng độ aminotransferase huyết thanh có thể gặp ở bệnh nhân hội chứng Lyell có viêm gan.
Mô bệnh học: Đặc trưng là sự hoại tử của tế bào keratin. Từ hoại tử một phần hoặc toàn bộ thượng bì. Trong những tổn thương mới, các tế bào keratin chết theo chương trình là rời rạc thưa thớt ở lớp đáy của thượng bì. Nhưng trong các tổn thương đã hình thành rõ thì hoại tử toàn bộ bề dày của thượng bì và bọng nước dưới thượng bì có thể xuất hiện. Thâm nhiễm quanh mạch của tế bào viêm gồm mô bào và lympho trong đó có nhiều tế bào ái toan ở trung bì nông. Miễn dịch huỳnh quang luôn âm tính.
Nuôi cấy vi khuẩn: vì nguy cơ cao nhiễm khuẩn ở da và nhiễm khuẩn huyết, nuôi cấy vi khuẩn nên được tiến hành ở máu, tổn thương da, niêm mạc. Ở trẻ em, PCR và/hoặc chẩn đoán huyết thanh nhiễm Mycoplasma pneumoniae.
Các marker chỉ điểm huyết thanh của hội chứng Stevens-Johnson và Lyell như yếu tố gắn Fas hòa tan, yếu tố gắn CD40 hòa tan, granulysin,…thấy có nồng độ cao trong vài nghiên cứu nhỏ.
Chẩn đoán xác định và chẩn đoán phân biệt hội chứng Stevens-Johnson và Lyell
Chẩn đoán xác định
Chẩn đoán hội chứng Stevens-Johnson và Lyell dựa chủ yếu vào diễn biến lâm sàng của bệnh, các đặc điểm về mô bệnh học không đặc hiệu và chỉ có giá trị hỗ trợ chẩn đoán.
Bệnh nhân có tiền sử tiếp xúc với thuốc. Thời gian từ khi dùng thuốc đến khởi phát triệu chứng thường là 1 đến 4 tuần. Trung bình là 14 ngày nhưng có thể khởi phát chỉ sau 48h.
Tiền triệu với mệt mỏi và sốt cấp tính, các dát đỏ, tổn thương bia bắn không điển hình hay đỏ da lan tỏa, thẫm màu, rồi đến mụn nước, bọng nước, hoại tử thượng bì; dấu hiệu Nikolsky dương tính, viêm niêm mạc mắt, miệng và/hoặc sinh dục kèm trợt đau nhiều. Hoại tử và mất thượng bì với các mức độ khác nhau là tiêu chí để phân loại hội chứng Stevens- Johnson hay Lyell hay thể hỗn hợp tương ứng với độ nặng của bệnh.
Hội chứng Stevens- Johnson: da hoại tử, mất liên kết < 10% diện tích bề mặt cơ thể.
Hội chứng Lyell (TEN): da hoại tử, mất liên kết > 30% diện tích bề mặt cơ thể.
Thể hỗn hợp: da hoại tử, mất liên kết từ 10-30% diện tích bề mặt cơ thể.
Việc đánh giá chính xác độ lan tỏa của tổn thương có thể khó khăn ở những vùng tổn thương phân bố riêng lẻ.
Quy tắc 1 lòng bàn tay tương ứng 1% diện tích cơ thể là một công cụ ước tính diện tích tổn thương da hữu ích ở cả trẻ em và người lớn.
Tiên lượng của bệnh nhân nên được đánh giá nhanh chóng trong giai đoạn đầu của bệnh bằng cách dùng chỉ số SCORTEN, dựa trên các đặc điểm lâm sàng và xét nghiệm.
Xác định thuốc gây dị ứng: đây là yếu tố hết sức quan trọng vì ngừng thuốc sớm có thể cải thiện tiên lượng và để phòng tái phát ở những bệnh nhân đã hồi phục. Xác định thuốc dị ứng dựa trên khai thác bệnh sử chi tiết và đánh giá lâm sàng với các thông tin về thời gian từ khi dùng thuốc đến khi khởi phát triệu chứng, khả năng còn thuốc trong cơ thể, tiền sử trước đây tiếp xúc với thuốc tương tự có hoặc không có phản ứng.
Chẩn đoán phân biệt
Hồng ban đa dạng: thường có tổn thương bia bắn điển hình hoặc tổn thương dạng bia bắn không điển hình chủ yếu ở chi, bọng nước và mất liên kết thượng bì thường giới hạn < 10% diện tích cơ thể, nguyên nhân chủ yếu liên quan đến nhiễm HSV.
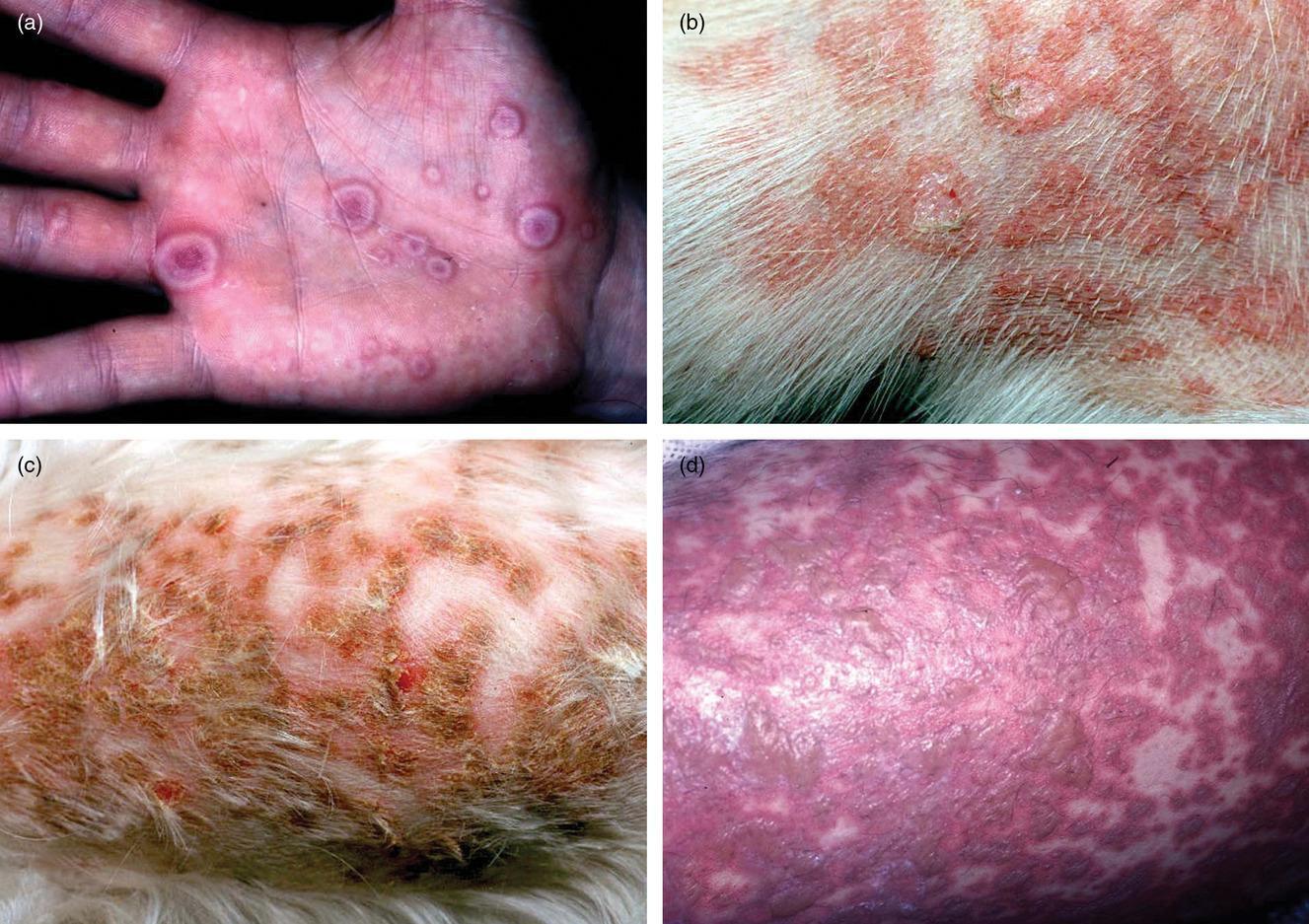
Hội chứng bong vảy da do tụ cầu: do độc tố tụ cầu làm ly giải thượng bì, thường gặp ở trẻ sơ sinh và trẻ nhỏ; bệnh biểu hiện bằng đỏ da khởi phát ở nếp gấp sau đó lan tỏa, có thể kèm bọng nước, bong vảy da mỏng dạng cuốn thuốc lá, không có tổn thương niêm mạc; mô bệnh học tổn thương chỉ ở phần trên của thượng bì.
Pemphigus á u: hiếm gặp mà có thể là biểu hiện ban đầu của một bệnh lý ác tính; tổn thương da, niêm mạc đa dạng, có thể nặng với các bọng nước ở mắt, miệng và tổn thương da; miễn dịch huỳnh quang lắng đọng IgG và C3 ở khoảng gian bào cũng như màng đáy.
Bệnh da bọng nước IgA thành dải: hiếm gặp tổn thương đa dạng, dát, sẩn, tổn thương dạng bia bắn, bọng nước, bọng nước xuất huyết. Có thể tự phát hoặc do thuốc, có thể nhầm hội chứng Stevens-Johnson và Lyell. Mô bệnh học là bọng nước dưới thượng bì với sự thâm nhiễm chủ yếu của bạch cầu trung tính. Miễn dịch huỳnh quang lắng đọng IgA dạng dài dọc màng đáy.
Dị ứng thuốc thể đỏ da và đỏ da toàn thân: các dát sẩn đỏ đối xứng, lan tỏa do thuốc có thể nhầm với giai đoạn đầu hội chứng Stevens-Johnson và Lyell; tuy nhiên, không có tổn thương niêm mạc và chủ yếu không có tổn thương da đầu; mô bệnh học chỉ có hiện tượng viêm da vùng tiếp nối với sự thâm nhập viêm quanh mạch của lympho, trung tính và ái toan.
Một số bệnh lý khác: phát ban mụn mủ cấp tính, phát ban do nhiễm độc ánh sáng, ly thượng bì bọng nước mắc phải, porphyrin da chậm, lupus bọng nước…
Biến chứng của hội chứng Stevens-Johnson và Lyell
Biến chứng cấp tính
Trong những trường hợp hoại tử, mất thượng bì lan tỏa, biến chứng có thể là mât dịch, rối loạn điện giải, sốc giảm thể tích với suy thận, nhiễm khuẩn huyết, kháng
insulin, tình trạng tăng chuyển hóa, hội chứng rối loạn chức năng đa cơ quan, hội chứng khoang bụng thứ phát do điều trị bù dịch quá nhiều cũng có thể gặp.
Nguy cơ nhiễm khuẩn ở bệnh nhân hội chứng Stevens-Johnson và Lyell cao. Có thế gặp nhiễm khuẩn huyết và sốc nhiễm khuẩn. Nguyên nhân chủ yếu là tụ cầu vàng và trực khuẩn mủ xanh. Nguy cơ nhiễm khuẩn huyết là cao hơn ở bệnh nhân nhiều tuổi với mất thượng bì trên 30% diện tích bề mặt.
Biến chứng phổi (viêm phổi, viêm phổi kẽ) khá thường gặp. Một số bệnh nhân có thể gặp tình trạng suy hô hấp cấp tính cần phải thở máy.
Biến chứng dạ dày ruột có thể do hoại tử thượng bì của dạ dày, ruột non hay đại tràng với biểu hiện đau bụng, ỉa chảy, đi ngoài phân đen, một số có thể thủng ruột, lồng ruột.
Biến chứng lâu dài
Biến chứng lâu dài bao gồm biến chứng da, mắt, niêm mạc và phổi.
Biến chứng về da phổ biến là tăng sắc tố, rụng tóc, móng mọc lại bất thường, sẹo do loét hậu quả của nhiễm khuẩn hay chăm sóc không đúng.
Biến chứng răng và miệng khá thường gặp với cảm giác khó chịu, khô miệng, viêm lợi và dính, sâu răng và bệnh quanh răng, bất thường mọc răng ở trẻ em.
Biến chứng mắt xuất hiện khoảng 50-90%. Bệnh nhân với có tổn thương mắt cấp tính bao gồm khô mắt, sợ ánh sáng, lông mi mọc vào trong, mạch máu tân tạo ở giác mạc, viêm giác mạc, dính mi – nhãn cầu và sẹo giác mạc dẫn đến giảm thị lực và hiếm khi mù lòa.
Ở phụ nữ, biến chứng lâu dài của âm hộ âm đạo và đường tiết niệu bao gồm dính môi, hẹp lỗ âm đạo, khô âm đạo, rối loạn tiểu, ứ máu kinh và có thể có lạc biểu mô tử cung, cổ tử cung vào âm đạo.
Biến chứng phổi về lâu dài gồm viêm tiểu phế quản, phế quản thường kèm tình trạng tắc nghẽn, giãn phế quản và các rối loạn tắc nghẽn khác.
Quản lý và điều trị hội chứng Stevens-Johnson và Lyell
Nguyên tắc
Bệnh nhân nghi ngờ bị hội chứng Stevens-Johnson và Lyell nên được quản lý và theo dõi tại bệnh viện. Chẩn đoán xác định, đánh giá độ nặng và tiên lượng cần thực hiện càng sớm càng tốt để lập kế hoạch điều trị thích hợp.
Tiên lượng của từng bệnh nhân có thể được đánh giá nhanh chóng dựa trên chỉ số tiên lượng gọi là SCORTEN dựa trên 7 tiêu chí độc lập và dễ dàng thực hiện trên lâm sàng, tiên lượng về nguy cơ tử vong của bệnh nhân có thể dự đoán theo tổng điểm SCORTEN
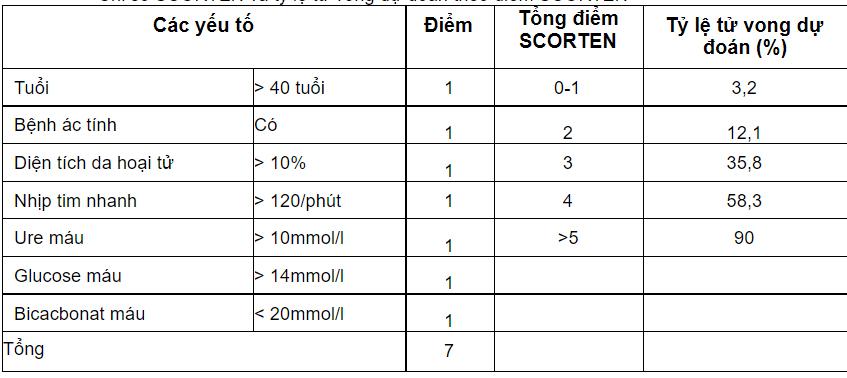
Việc quyết định một bệnh nhân có cần một chế độ chăm sóc tích cực tại đơn vị chuyên khoa hay đơn vị bỏng tùy thuộc vào mức độ lan tỏa của tổn thương da và các bệnh lý phối hợp. Bệnh nhân với tổn thương da giới hạn, điểm SCORTEN là 0 hoặc 1 và bệnh không tiến triển nhanh có thể điều trị tại các cơ sở không chuyên khoa. Bệnh nhân với bệnh nặng hơn và điểm SCORTEN > 2 nên được chuyển đến đơn vị chăm sóc tích cực hoặc đơn vị bỏng nhanh nhất nếu có thể.
Nguyên tắc cơ bản nhất trong điều trị bệnh nhân bị hội chứng Stevens-Johnson và Lyell là ngừng ngay lập tức thuốc nghi ngờ dị ứng và điều trị chăm sóc hỗ trợ.
Xác định sớm và dừng ngay thuốc nghi ngờ giúp cải thiện tiên lượng bệnh. Việc ngừng sớm thuốc nghi ngờ giúp giảm nguy cơ tử vong 30% với mỗi ngày trước khi có sự xuất hiện của bọng nước hay trợt da. Tuy nhiên, với các thuốc có thời gian bán thải dài thì nguy cơ tử vong không phụ thuộc vào dừng thuốc sớm hay muộn.
Điều trị chăm sóc hỗ trợ
Mục đích chính của chăm sóc hỗ trợ giống như trong bỏng, bao gồm chăm sóc tổn thương da, đảm bảo đủ dịch và cân bằng điện giải, hỗ trợ dinh dưỡng, chăm sóc mắt, đảm bảo thân nhiệt, kiểm soát đau và theo dõi hay điều trị các biến chứng nhiễm trùng, nhiễm độc.
Chăm sóc tổn thương da
Đánh giá tình trạng hoại tử mất thượng bì hàng ngày, tốt nhất là tính được ra thể tích phần trăm. Mục đích chăm sóc tại chỗ đảm bảo tránh tổn thương lan rộng, sâu, ngăn ngừa nhiễm khuẩn và mau lành tổn thương. Lý tưởng là bệnh nhân cần được nằm trong phòng vô khuẩn.
Chăm sóc thương tổn da chưa có sự thống nhất. Một số nơi chủ động lấy bỏ phần tổ chức da hoại tử, một số nơi giữ lại phần thượng bì hoại tử như một màng sinh học, một số dùng các gạc tinh thể nano bạc đắp lên thương tổn. Ở nước ta hiện nay, chăm sócchủ yếu có thể cho bệnh nhân tắm thuốc tím 1/10.000, thay ga giường hàng ngày, đắp dung dịch Jarish với các tổn thương trợt ướt rỉ dịch, nằm gạc mỡ kháng sinh.
Đảm bảo dinh dưỡng và cân bằng nước điện giải
Mất cân bằng dịch và điện giải có thể do tăng tình trạng mất nước qua phần da bị mất. Nhiệt độ phòng nên để 30-32°C để phòng sự tiêu calo quá mức do mất thượng bì.
Dinh dưỡng đường miệng, thông qua sonde mũi nếu cần, nên bắt đầu sớm. Đặt ống sonde dạ dày nên được tiến hành thật cẩn thận để giảm tối thiểu tổn thương lên niêm mạc.
Chăm sóc mắt
Phải khám ngay và theo dõi liên tục đến tổn thương mắt để tránh những biến chứng vĩnh viễn về sau. Cần hội chẩn với chuyên khoa mắt ngay từ đầu để khi bệnh nhân nhập viện vì viêm mắt có thể tiến triển rất nhanh trong vài ngày đầu.
Chăm sóc mắt bao gồm làm sạch mi mắt và tra mắt hàng ngày với các thuốc mỡ hoặc nước có corticoid để phòng biến chứng dính sau này.
Phòng nhiễm trùng
Bệnh nhân hội chứng Stevens-Johnson và Lyell có nguy cơ nhiễm trùng cao và nhiễm khuẩn huyết vẫn là nguyên nhân gây tử vong chủ yếu. Tuy nhiên, kháng sinh toàn thân dự phòng không được khuyên dùng. Thay vào đó, cần:
Chăm sóc vô khuẩn: bệnh nhân cần nằm phòng vô khuẩn, quy trình chăm sóc đảm bảo vô khuẩn nghiêm ngặt, dùng các dung dịch sát khuẩn tại chỗ.
Nuôi cấy nhắc lại nhiều lần các mẫu bệnh phẩm từ da, máu, các catheter, ống sonde dạ dày, tiết niệu nên tiến hành mỗi 48 giờ.
Theo dõi sát các dấu hiệu của nhiễm trùng.
Chọn lựa kháng sinh nên dựa vào nuôi cấy nếu dương tính.
Phòng di chứng ở âm hộ âm đạo
Thăm khám phụ khoa nên được thực hiện sớm ở bệnh nhân nữ. Mục tiêu của điều trị là giảm sự hình thành dính cũng như phòng hiện tượng lạc nội mạc ở âm đạo.
Sử dụng corticoid trong âm đạo, các chất làm mềm âm đạo, tránh để có kinh nguyệt trong giai đoạn cấp của bệnh.
Điều trị khác trong hội chứng Stevens-Johnson và Lyell
Bên cạnh các chăm sóc, điều trị hỗ trợ, không có biện pháp điều trị được xác lập tối ưu cho bệnh nhân hội chứng Stevens-Johnson và Lyell. Các thuốc ức chế hay điều biến miễn dịch được sử dụng trong thực hành lâm sàng như corticoid toàn thân, globulin cyclosporine, lọc máu, kháng thể đơn dòng kháng TNF, đều không có đủ rõ ràng về hiệu quả.
Corticoid toàn thân
Việc sử dụng corticoid toàn thân còn đang tranh cãi. Các nghiên cứu thấy rằng corticoid toàn thân không giúp cải thiện tỷ lệ sống sót ở bệnh nhân hội chứng Stevens-Johnson và Lyell, thậm chí một vài nghiên cứu còn thấy tăng tỷ lệ biến chứng và tăng tỷ lệ tử vong ở nhóm bệnh nhân này. Nguyên nhân có thể do corticoid làm lãng nguy cơ nhiễm khuẩn huyết, tăng dị hóa và làm chậm quá trình tái tạo thượng bì.
Tuy nhiên, với những bệnh nhân tổn thương da giới hạn, dùng corticoid toàn thân trong thời gian ngắn với liều từ trung bình đến cao (prednisone l – 2 mg/kg/ngày trong 3 đến 5 ngày) có thể ảnh hưởng tốt nếu dùng sớm trong vòng 24 đến 48 giờ sau khi bệnh xuất hiện.
Immune globulin tĩnh mạch
Sử dụng IVIG ở bệnh nhân hội chứng Stevens- Johnson và Lyell còn hạn chế và kết quả có nhiều mâu thuẫn, hầu hết các nghiên cứu không thấy có cải thiện tỷ lệ sống sót ở bệnh nhân dùng IVIG cả liều thấp và liều cao so với các bệnh nhân chỉ nhận điều trị hỗ trợ. Tuy nhiên, nếu quyết định sử dụng IVIG ở những bệnh nhân nặng, liều có thể dùng là 1g/kg/ngày trong 3 ngày liên tiếp (tổng liều là 3g/kg) trong giai đoạn đầu bệnh (trong vòng 24-48h bệnh khởi phát).
Cyclosporine
Các nghiên cứu gần đây chỉ ra vai trò của cyclosporin liều từ 3 – 5 mg/kg/ngày có tác dụng làm chậm sự tiến triển của hội chứng Stevens-Johnson và Lyell, cải thiện tỷ lệ sống sót.
Một vài điều trị khác
Thuốc kháng TNF-alpha (infliximab, etanercept), lọc huyết tương cũng thấy có hiệu quả trên nhóm nhỏ bệnh nhân.
Tiên lượng và phòng tái phát hội chứng Stevens-Johnson và Lyell
Tiên lượng
Tỷ lệ tử vong chung của bệnh nhân hội chứng Steven-Johnson và Lyell khoảng 25%, với 10% ở bệnh nhân hội chứng hội chứng Stevens-Johnson, và > 30% ở bệnh nhân hội chứng Lyell. Nhiễm khuẩn huyết, hội chứng suy đường hô hấp cấp và suy chức năng đa cơ quan là những nguyên nhân hay gặp nhất với những trường hợp tử vong trong bệnh viện.
Độ nặng của bệnh là yếu tố nguy cơ chính với tình trạng tử vong trong vòng 90 ngày kể từ khi bệnh khởi phát. Tuy nhiên, nguy cơ tử vong vẫn cao sau 90 ngày đến tận 1 năm sau khởi phát và chủ yếu bị ảnh hưởng bởi tuổi và các bệnh lý phối hợp.
Phòng tái phát
Tái phát của hội chứng Stevens-Johnson và Lyell có thể xuất hiện nếu bệnh nhân tiếp xúc lại với thuốc gây bệnh.
Bệnh nhân sống sót sau hội chứng Stevens-Johnson và Lyell phải được tư vấn và có kiến thức để tránh tiếp xúc trong tương lai vì nếu tiếp xúc lại có thể dẫn đến tử vong. Các thông tin liên quan thuốc dị ứng nên được ghi lại trên vòng tay, vòng cổ y tế hay hồ sơ dị ứng mà bệnh nhân phải mang theo mọi lúc.
