Bệnh lây truyền qua đường tình dục khác
Bệnh Herpes sinh dục (Genital herpes simplex)
BỆNH HERPES SINH DỤC (Genital herpes simplex) là một trong các bệnh nhiễm trùng thường gặp trên thế giới, có thể gây những biến chứng nghiêm trọng như viêm màng não vô khuẩn, lây truyền cho trẻ sơ sinh, và có tỷ lệ tái phát rất cao.
Đại cương bệnh herpes sinh dục
Bệnh herpes sinh dục do HSV gây nên là một trong các bệnh nhiễm trùng thường gặp trên thế giới và là vấn đề quan trọng của y tế công cộng. Bệnh tăng lên nhanh trong 4 thập kỷ qua. Bệnh có thể gây những biến chứng nghiêm trọng như viêm màng não vô khuẩn, lây truyền cho trẻ sơ sinh. Và có tỷ lệ tái phát rất cao. Hơn nữa, bệnh herpes sinh dục có đồng yếu tố dịch tễ và liên quan rất nhiều về bệnh lý với nhiễm HIV. Chính vì vậy, bệnh này đã ảnh hưởng rất nhiều đến bệnh nhân và là vấn đề của y tế hiện nay.
Lịch sử bệnh herpes sinh dục
Hippocrates là người đầu tiên dùng thuật ngữ “Herpes”. Tuy nhiên, các thương tổn được mô tả khi đó có thể là của các bệnh do virus, nấm, hoặc kí sinh vật… Đến năm 1736, Bs John Astruc là người đầu tiên mô tả bệnh cảnh lâm sàng của bệnh herpes sinh dục (herpes genitalis). Trong luận án của ông vào năm 1754 đã khẳng định là một bệnh hoa liễu. Vào thế kỷ 19 người ta đã biết rõ đây là bệnh hoa liễu. Ngay từ năm 1893 Unna đã phát hiện tới 9,1% trên tổng số 846 gái mại dâm mắc herpes sinh dục. Một số thử nghiệm trên người cho thấy thời gian ủ bệnh từ 24-72 giờ.
Năm 1896, Fournier đã đưa ra chẩn đoán và điều trị bệnh này. Năm 1939, Bumet và Williams đã dùng thuật ngữ “Herpes simplex infections”. Ông cho rằng bệnh herpes sinh dục tồn tại trong cơ thể suốt đời mà chủ yếu ở thể tiềm ẩn không biểu hiện triệu chứng bệnh. Do sự tác động của một số yếu tố làm cho virus trở nên hoạt tính và bệnh có biểu hiện triệu chứng lâm sàng. Nhờ những tiến bộ khoa học, năm 1952-1956 đã nuôi cấy và phân lập được Herpes Simplex Virus – HSV. Vào những năm 1960, người ta đã biết được có hai typ HSV gây bệnh ở người. HSV-1 thường gây bệnh ở niêm mạc miệng và HSV-2 gây bệnh chủ yếu ở sinh dục-hậu môn.
Giữa cuối thập kỷ 70, các thầy thuốc lâm sàng đã biết rõ bệnh herpes sinh dục là một bệnh lây truyền qua đường tình dục quan trọng.
Đối với phụ nữ có thai khi mắc bệnh này có thể lây truyền virus cho thai nhi và gây những biến chứng nghiêm trọng đe dọa tính mạng của trẻ sơ sinh như viêm màng não, viêm phổi… Tiến bộ điều trị đầu tiên là sử dụng vidarabine điều trị viêm màng não do HSV đã làm giảm tỷ lệ tử vong. Tuy nhiên, thuốc này gây độc và khó sử dụng. Chỉ đến năm 1977, bác sĩ Gertrude Elion và cộng sự phát minh ra acyclovir thì điều trị bệnh Herpes sinh dục mới thực sự có bước tiến bộ rõ rệt.
Sau đó một số thuốc khác ra đời như valacyclovir và famciclovir nhưng cũng không có ưu việt đáng kể so với acyclovir. Cho đến nay, không có thuốc nào diệt được virus, chữa khỏi bệnh mà chỉ có thể cải thiện được triệu chứng lâm sàng. Và vấn đề virus tiềm ẩn trong cơ thể vẫn chưa được giải quyết.
Từ năm 1924, các nhà khoa học đã quan tâm đến việc nghiên cứu vaccin phòng nhiễm HSV. Cho đến nay, có hơn 60 công trình nghiên cứu về dự phòng và điều trị. Tuy nhiên, hầu hết các công trình này đều không được kiểm chứng. Hiện có hai loại vaccin đã được nghiên cứu đánh giá: vaccin kết hợp giữa glycoprotein (g) D và gB với MF-59 và vaccin kết hợp giữa gD và cơ chất. Nhưng thật không may là cả hai loại vaccin này đều không có tác dụng phòng bệnh.
Dịch tễ bệnh herpes sinh dục
Nhờ vào test huyết thanh chẩn đoán nên đã có thể đánh giá được tỷ lệ hiện nhiễm HSV. Những nghiên cứu cho thấy, ở những nhóm dân cư có mức độ kinh tế-xã hội thấp thì tỷ lệ nhiễm rất cao (có thể đến 80-100%), những nhóm dân cư có trình độ kinh tế-xã hội cao thì tỷ lệ này chỉ là < 50%. Nữ có tỷ lệ nhiễm cao hơn nam. Châu Phi có tỷ lệ nhiễm khá cao, một số nghiên cứu cho thấy ở phụ nữ trẻ có 80% nhiễm HSV so với thanh niên nam là 40%. Những người nhiễm HIV có tỷ lệ nhiễm HSV cao hơn người không nhiễm. Trên những bệnh nhân STD, tỷ lệ nhiễm HSV cũng cao hơn.
Việt Nam, hiện chưa có nghiên cứu nào đánh giá tỷ lệ hiện nhiễm HSV.
Nguyên nhân gây bệnh herpes sinh dục
Căn nguyên
Bệnh Herpes đơn dạng do virus Herpes simplex virus (HSV), là virus DNA lớn (100-200 nm). Virus nhân lên trong tế bào và tạo nên các thể vùi có thể phát hiện được bằng nhuộm soi kính hiển vi quang học. Có nhiều chủng herpes được phân theo genome loại a, p và y. Trong đó có 8 chủng HSV ở người, đó là HSV 1 và 2 (a), herpesvirus varicellae (varicella zoster virus, P), human cytomegalovirus (P), Epstein-Barr virus (y), human herpesvirus 6 (p), human herpesvirus 7 (p), human herpesvirus 8 (y).
Có hai chủng HSV chủ yếu là HSV-1, gây bệnh vùng mặt và HSV-2, gây nhiễm trùng sinh dục. Cả hai chủng này đều tồn lưu trong hạch thần kinh cảm giác sau khi nhiễm trùng tiên phát. Trong giai đoạn này, virus không sinh ra protein của nó nên vật chủ không phát hiện ra sự tồn tại của nó trong cơ thể. Do đó, nó có thể di chuyển trong sợi thần kinh và khi nhân lên ở da-niêm mạc sẽ gây nên tái phát triệu chứng. Virus có thể được đào thải qua nước bọt và dịch sinh dục ở những người bệnh không triệu chứng. Đặc biệt trong tháng đầu tiên sau khi nhiễm bệnh. Nghiên cứu cho thấy những người có triệu chứng thì lượng virus đào thải ra lớn hơn 100-1000 lần người không có triệu chứng.
Một vài điểm khác nhau của HSV-1 và HSV-2
HSV-1 gây nhiễm chủ yếu ở trẻ em, triệu chứng thường nhẹ hoặc tiềm ẩn. Ở các nước nghèo, tỷ lệ trẻ nhiễm HSV có thể gần 100%. Trái lại các nước phát triển thì tỷ lệ thấp hơn, có thể chỉ bằng một nửa số trên. HSV-2 chủ yếu gây nhiễm ở những người trưởng thành thông qua hoạt động tình dục.
Theo một số nghiên cứu thì có khoảng 1/3 người trẻ tuổi có huyết thanh dương tính với HSV-2. Và tỷ lệ này cao hơn ở những người lớn tuổi hơn, có thể đến trên 50%. Nhiễm HSV-2 tiên phát thường có triệu chứng và biểu hiện lâm sàng nặng hơn tái phát. Lây truyền bệnh thường xảy ra khi người bệnh không có triệu chứng. Gần đây, tỷ lệ HSV-1 ở sinh dục tăng lên do quan hệ tình dục miệng-sinh dục.
Lây truyền
Virus lây truyền qua tiếp xúc trực tiếp hoặc qua dịch chứa virus.
Các sang chấn nhỏ trên da/niêm mạc tạo điều kiện cho virus xâm nhập vào các tế bào biểu mô. HSV có thể lây nhiễm do tiếp xúc với người bệnh như khi chơi thể thao gây va chạm. Tiếp xúc tình dục, hôn, tiếp xúc của nhân viên y tế bị nhiễm virus, … Hoặc HSV trong cơ thể người bệnh lây nhiễm sang vùng da khác như: tật cắn móng tay, mút tay làm lây nhiễm virus từ miệng.
Cơ chế
Sau khi nhiễm virus, miễn dịch dịch thể và miễn dịch qua trung gian tế bào chống lại sự xâm nhập của virus.
Nhưng không may là hiệu quả của kháng thể không tiêu diệt được virus, không tránh được tái nhiễm và tái phát bệnh. Ở những bệnh nhân đã nhiễm HSV miệng thì khi nhiễm HSV ở sinh dục thường không nặng. Những người khỏe mạnh, có miễn dịch bình thường thì bệnh tái phát khi miễn dịch trung gian tế bào suy giảm tạm thời.
Một số yếu tố làm bệnh tái phát là sang chấn tại chỗ, bỏng nặng, kinh nguyệt, căng thẳng thần kinh… Trên những bệnh nhân suy giảm miễn dịch bẩm sinh hay mắc phải, có tỷ lệ nhiễm HSV cao hơn. Đồng thời biểu hiện lâm sàng nặng hơn và không điển hình. Phụ nữ có thai khi nhiễm HSV sơ phát khi sinh đẻ có nguy cơ lây nhiễm tới 50% cho trẻ và gây nhiễm nặng, có thể tử vong. Nếu mẹ bị nhiễm vào 3 tháng cuối của thai kỳ, có thể gây thai chết lưu và đẻ non. Những người phụ nữ có thai bị nhiễm HSV từ trước thì nguy cơ đối với thai nhi thấp hơn nhiều do thai nhi được kháng thể của mẹ bảo vệ.
Khi virus xâm nhập vào cơ thể, chúng tồn lưu trong một số tế bào đặc hiệu và trở thành thể bệnh tiềm ẩn. Dưới một số điều kiện ảnh hưởng, khi miễn dịch suy giảm thì virus trở nên tái hoạt tính hủy hoại tế bào. Và gây triệu chứng nhiễm trùng cấp tính.
Triệu chứng lâm sàng của bệnh herpes sinh dục
Nhiễm bệnh herpes sinh dục sơ phát (tiên phát)
Tổn thương da
– Nhiễm HSV sơ phát xảy ra trên những người có huyết thanh âm tính và đa số là không triệu chứng. Những người có biểu hiện triệu chứng lâm sàng thì thường có biểu hiện nặng hơn tái nhiễm. Nhiễm HSV sinh dục thường hay có triệu chứng hơn nhiễm ở miệng.
– Thời gian ủ bệnh herpes sinh dục khoảng 3-5 ngày. Trước khi có biểu hiện tổn thương da và niêm mạc, bệnh nhân có cảm giác ngứa, dấm dứt tại chỗ. Sau đó xuất hiện một dát đỏ phù nề, trên có nhiều mụn nước. Các mụn nước thường đứng thành từng cụm, từ 2-10 mụn nước. Mụn nước thường căng tròn kích thước bằng đầu đinh ghim hoặc to hơn. Bên trong chứa dịch vàng chanh hoặc trong suốt. Có khi các mụn nước liên kết với nhau thành bọng nước nhỏ. Các mụn nước, bọng nước sắp xếp thành hình vòng cung.
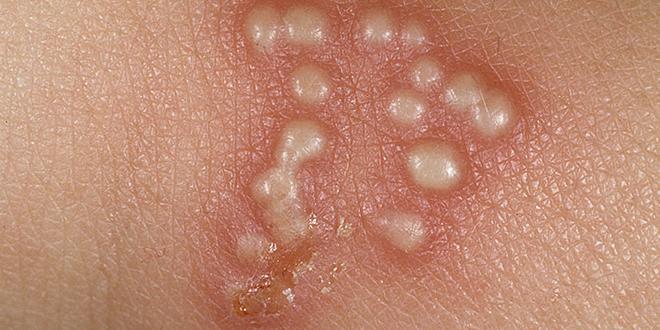
Khi các bọng nước xuất hiện thì cũng là lúc triệu chứng cơ năng bớt dần. Các mụn nước, bọng nước này có thể bội nhiễm thành dịch vàng. Tồn tại một vài ngày rồi vỡ tạo thành các vết trợt hình đa cung. Sau đó đóng vảy tiết màu vàng nâu. Vảy tiết sau vài ngày bong ra để lại các vết sẫm màu. Dần dần da trở lại bình thường, không có sẹo.
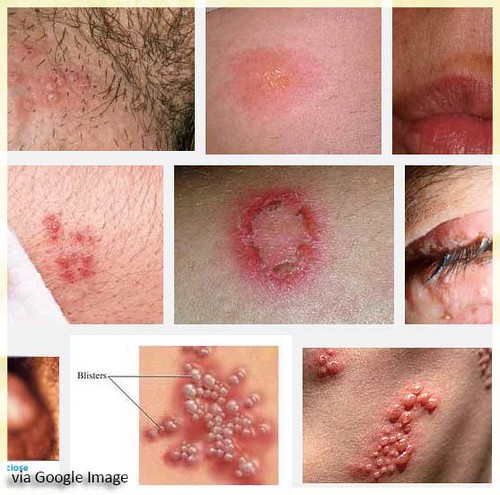
– Tiến triển của bệnh herpes sinh dục: trong vòng 1-2 tuần, nhưng hay tái phát.
Triệu chứng toàn thân
Có thể sốt, mệt mỏi, chán ăn, hạch lân cận sưng to, đau.
+ Nhiễm HSV sinh dục. Nhiễm HSV sinh dục chủ yếu lây qua quan hệ tình dục và đa số bệnh nhân bị bệnh do HSV-2 gây nên. Tuy nhiên, gần đây tỷ lệ bệnh do HSV-1 tăng lên do quan hệ miệng-sinh dục. Trong các loét sinh dục hoa liễu hiện nay thì nhiễm herpes là hay gặp nhất. Biểu hiện lâm sàng bệnh nhân thường có tiền triệu là mệt mỏi.
Trên bệnh nhân nam, thương tổn hay gặp ở dương vật, quy đầu và bao quy đầu. Thương tổn thường đau. Kéo dài khoảng 2-3 tuần nếu không điều trị. Các bệnh nhân nam đồng tính có thể thấy thương tồn ở hậu môn và quanh hậu môn. Ở bệnh nhân nữ, các thương tổn ở sinh dục ngoài như âm hộ, môi lớn, môi nhỏ, cổ tử cung. Các vết loét làm cho người bệnh đau, đi tiểu buốt. Ở cổ tử cung làm cho viêm cổ tử cung loét nặng.
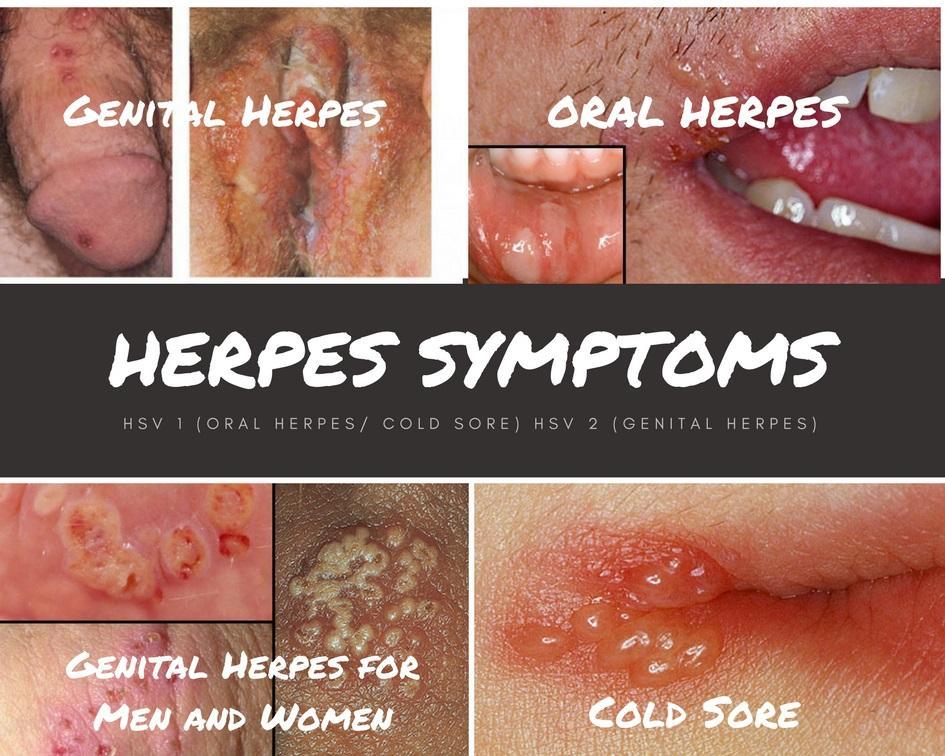
+ Trên những người nhiễm HIV, loét thường kéo dài và trở nên mạn tính, tái phát nhiều.
+ Khả năng tái phát khoảng 95% với HSV-2 và 50% với HSV-1. Có 2/3 trường hợp tái phát từ 2 đến 6 lần/năm. Những người đã nhiễm HSV-1 thì khi nhiễm HSV-2 sinh dục sơ phát thường có triệu chứng nhẹ hơn, triệu chứng lâm sàng tiến triển nặng hơn và triệu chứng toàn thân nhẹ.
Nhiễm bệnh herpes sinh dục tái phát
Sau khi nhiễm virus sơ phát, các triệu chứng bệnh khỏi. Bệnh nhân có thể mang bệnh tiềm ẩn hoặc khỏi bệnh. Nhiễm HSV sinh dục tỷ lệ tái phát cao: 95% với HSV-2 và 50% với HSV-1. Các yếu tố gây tái phát bệnh có thể là các sang chấn nhẹ, các bệnh nhiễm trùng khác, viêm đường hô hấp trên, tia tử ngoại, các phẫu thuật. Một số phụ nữ tái phát liên quan đến chu kỳ kinh nguyệt, các stress… Tuy nhiên, nhiều trường hợp không tìm thấy lý do gì.
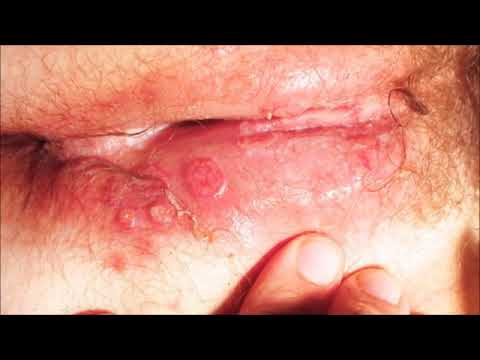
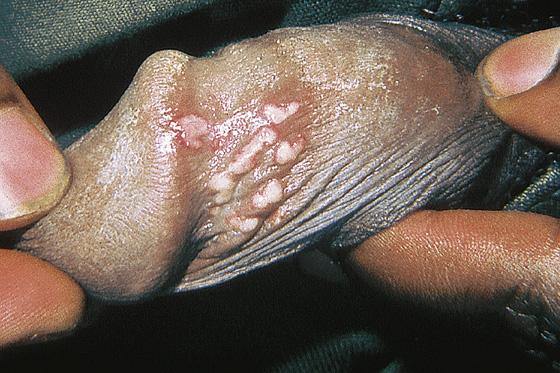
Triệu chứng lâm sàng thường nhẹ hơn. Các thương tổn da có mụn nước nhỏ hơn, nhanh khỏi hơn, hầu như không có triệu chứng toàn thân. Bệnh nhân có thể có tiền triệu như ngứa, cảm giác bỏng rát, đau dây thần kinh trước khi nổi mụn nước vài giờ hoặc ngày hôm trước. Thông thường mụn nước nhỏ, thành đám trên nền da viêm đỏ. Các mụn nước nhanh chóng thành mụn mủ và đóng vẩy tiết rồi lành không để lại sẹo. Diễn biến bệnh ngắn hơn sơ phát, thường trong khoảng 7-10 ngày. Bệnh nhân có thể đau khi xuất hiện thương tổn và đau kéo dài trong vài ngày. Vị trí thương tổn thường ở vị trí sơ phát. Nhưng cũng có thể ở bất kỳ vùng da-niêm mạc nào trên cơ thể. Tiến triển nhẹ hơn và thời gian bệnh ngắn hơn sơ phát.
Xét nghiệm
Các xét nghiệm xác định HSV gồm nuôi cấy virus, xét nghiệm huyết thanh ELISA tìm kháng thể kháng HSV, miễn dịch huỳnh quang, PCR, kính hiển vi điện tử phát hiện virus. Chẩn đoán tế bào học theo phương pháp Tzanck thấy tế bào khổng lồ. Trong các xét nghiệm thì PCR là test có độ nhạy và đặc hiệu cao nhất.
Chẩn đoán bệnh herpes sinh dục
Chẩn đoán xác định
Chẩn đoán chủ yếu dựa vào lâm sàng vì thông thường bệnh có triệu chứng rõ. Tuy nhiên, việc xác định bệnh ở những người không triệu chứng phải dựa vào xét nghiệm.
Các xét nghiệm xác định HSV thường làm: ELISA, miễn dịch huỳnh quang, PCR. Một xét nghiệm có thể làm ở nhiều cơ sở là chẩn đoán tế bào học Tzanck thấy tế bào khổng lồ là hình ảnh hỗ trợ cho chẩn đoán bệnh này.
Chẩn đoán phân biệt
– Zona, chốc bọng nước nhỏ, eczema thể đồng tiền, bệnh Duhring-Brocq, áp tơ miệng.
– Các loét ở sinh dục khác như: hạ cam, bệnh giang mai, vết loét do sang chấn vùng sinh dục, săng ghẻ, pemphigus, Crohn’s disease…
– Chẩn đoán phân biệt với các bệnh: nhiễm liên cầu, bệnh bạch hầu, tưa miệng, áp tơ, viêm họng mụn nước do coxsackievirus, hội chứng Stevens-Johnson, hồng ban cố định nhiễm sắc.
Điều trị bệnh herpes sinh dục
Nguyên tắc chung
Điều trị bao gồm chống bội nhiễm tại thương tổn, chống virus và cần tư vấn cho người bệnh về khả năng bệnh tái phát, đề phòng biến chứng trong đó có eczema herpelicum, đề phòng lây nhiễm cho người khác.
– Điều trị cần được tiến hành càng sớm càng tốt đối với nhiễm HSV sơ phát mà không cần chờ kết quả xét nghiệm. Thuốc chống virus sẽ làm giảm triệu chứng toàn thân, hạn chế sự lan rộng của HSV tại chỗ. Liệu trình điều trị đối với nhiễm sơ phát ít nhất 10 ngày,
– Nhiễm HSV sinh dục cần được tư vấn điều trị cho bạn tình và phòng tránh nhiễm các bệnh lây truyền qua đường tình dục khác, trong đó có nhiễm HIV.
– Nếu có bội nhiễm dùng kháng sinh phổ rộng.
– Tăng cường sức khỏe bằng chế độ dinh dưỡng nhiều đạm, vitamin và chế độ nghỉ ngơi thích hợp.
Điều trị cụ thể bệnh herpes sinh dục
Nhiễm HSV thứ phát
+ Trường hợp nhiễm HSV không biến chứng thường không cần điều trị thuốc kháng virus.
+ Tại chỗ: kem acyclovir chỉ có hiệu quả trong giai đoạn chưa hình thành mụn nước và nó làm giảm nguy cơ bội nhiễm. Khi đã có mụn nước hoặc vết chợt loét thì bôi các thuốc sát trùng như dung dịch Milian, dung dịch Castellani, thuốc đỏ Eosin, xanh methylen…
+ Toàn thân: acyclovir được chỉ định trong các trường hợp bệnh nặng hoặc tiên lượng nặng. Việc điều trị với trường hợp nhiễm HSV sơ phát càng sớm càng tốt.
Acyclovir 200mg, uống chia đều ngày 5 lần, trong 7 ngày. Có thể dùng acyclovir 400mg, uống ngày 3 lần. Hoặc acyclovir 800mg, uống ngày 2 lần trong 7 ngày.
+ Trường hợp nặng hoặc lan tràn toàn thân có thể tiêm tĩnh mạch chậm acyclovir. 5mg/kg/lần x 3 lần trong ngày, trong 7 ngày.
Nhiễm HSV tái phát
Nhiễm HSV tái phát ở miệng, sinh dục dùng liều ngắn ngày 5-7 ngày 200-400mg x 2 lần/ngày. Có thể làm giảm thời gian bệnh tiến triển và giảm mức độ nặng của bệnh. Trường hợp tái phát nhiều > 6 lần/1 năm có thể dùng liều 200-400mg x 2 lần/ngày trong 6 tháng. Điều trị cho bệnh nhân suy giảm miễn dịch và trẻ sơ sinh bị nhiễm HSV cần gửi đến các bác sĩ chuyên khoa.
Valacyclovir có hiệu quả điều trị tương tự như acyclovir. Nhưng thuốc không sẵn có và giá thành đắt. Các loại thuốc khác bôi hoặc uống đều không có tác dụng tốt hơn acyclovir.
Trường hợp điều trị bằng acyclovir không hiệu quả, nghi ngờ khả năng HSV kháng lại, có thể dùng (phosphonoformate) truyền tĩnh mạch.
Tiến triển và biến chứng của bệnh herpes sinh dục
Tiến triển
Sau khi nhiễm HSV sơ phát, các triệu chứng bệnh khỏi, bệnh nhân có thể khỏi bệnh hoặc mang bệnh tiềm ẩn rồi tái phát. Đối với nhiễm HSV miệng có tỷ lệ tái phát 30-50%. Trái lại nhiễm HSV sinh dục tỷ lệ này cao hơn: 95% với HSV-2 và 50% với HSV-1. Các yếu tố gây tái phát bệnh có thể là các sang chấn nhẹ, các bệnh nhiễm trùng khác, viêm đường hô hấp trên, tia tử ngoại, các phẫu thuật. Một số phụ nữ tái phát liên quan đến chu kỳ kinh nguyệt, stress… Tuy nhiên, nhiều trường hợp không tìm thấy lý do gì. Đào thải virus khi không có triệu chứng lâm sàng: HSV-2 có khả năng đào thải cao hơn HSV-1 và sau khi nhiễm thì năm thứ nhất virus đào thải nhiều hơn các năm sau.
Biến chứng của bệnh herpes sinh dục
Thường gặp
Biến chứng thường gặp là viêm họng đối với herpes miệng. Nhưng cũng có thể gặp trong nhiễm bệnh herpes sinh dục. Các biến chứng khác liên quan đến màng não, bệnh nhân có thể viêm màng não, nhức đầu. Herpes vùng sinh dục-hậu môn có thể gây đau các dây thần kinh vùng cùng cụt, đi tiểu khó, táo bón, bất lực ở nam. Các triệu chứng này sẽ mất sau vài ngày đến vài tuần. Biến chứng nặng là eczema herpeticum.
Toàn thân
Nhiễm virus toàn thân có thể xảy ra trên người suy giảm miễn dịch. Ở trẻ sơ sinh khi không có kháng thể của mẹ truyền cho. Biểu hiện bệnh lý có thể có hay không có thương tổn da lan rộng. Viêm não do herpes có tỷ lệ tử vong cao và ở những người sống sót cũng gây tàn tật nặng. Các biến chứng khác có thể là viêm gan, viêm đường hô hấp, viêm khớp. Trẻ sơ sinh, nhiễm HSV-2 có tiên lượng xấu hơn nhiễm HSV-1.
Biến chứng khác
Các biến chứng trong giai đoạn tái phát thường ít xảy ra và nhẹ hơn sơ phát. Một biến chứng liên quan đến nhiễm HSV là hồng ban đa dạng (Erythema Multiforme). Và có thể được điều trị bằng acyclovir như nhiễm HSV. Các biến chứng khác như đau dây thần kinh ngoại biên, viêm màng não, viêm não, liệt dây thần kinh sọ não, nhức đầu…Biến chứng eczema herpeticum có thể gặp như trong sơ phát.
Phòng bệnh herpes sinh dục
Vaccin mới trong giai đoạn thử nghiệm.
Cần tuyên truyền giáo dục y tế về sức khỏe sinh sản và an toàn tình dục.
Tài liệu tham khảo
Tony Burns, Stephen Breathnach at al. 2008, Rook’s Textbook of Dermatology. Blackwell.
Thomas B. Fitzpatrick, Arthur z. Eisen at al. 2010, Dermatology in General medicine. McGraw-Hill,
Klaus Wolf, Richard Allen Johnson. 2009, Fitzpatrick’ Color Atlas & Synopsis ot Clinical Dermatology. McGraw-Hill.
John Hunter, John Savin and Mark Dahl. 2008, Clinical Dermatology. Blackwell.
King K.Holmes, p. Frederick Sparling at al. 2012, Sexually Transmitted Diseases. McGraw-Hill.
