Bệnh da liễu, Zona, thủy đậu, hạt cơm và các bệnh do virus
Bệnh herpes ngoài sinh dục (Non-genital Herpes Simplex Virus infections)
Bệnh herpes hay mụn rộp do nhiễm virus herpes (Herpes Simplex Virus) gây nên. Triệu chứng bệnh herpes là đám mụn nước thành chùm trên nền da đỏ ở da và niêm mạc miệng, mũi, mắt hoặc sinh dục, hậu môn.
Đại cương bệnh herpes
Bệnh herpes hay mụn rộp do nhiễm virus herpes (Herpes Simplex Virus) – gây nên. Triệu chứng là đám mụn nước thành chùm trên nền da đỏ ở da và niêm mạc miệng, mũi, mắt hoặc sinh dục, hậu môn. Trên người có sức đề kháng bình thường các thương tổn thường tự khỏi. Do sau khi nhiễm vào cơ thể, virus khư trú ở hạch thần kinh cảm giác, tồn tại suốt đời. Nên bệnh thường hay tái phát và có thể không có biểu hiện triệu chứng lâm sàng. Nhiễm HSV có thể gây thương tổn ở ngoài sinh dục và ở sinh dục.
Lịch sử bệnh herpes
Hippocrates là người đầu tiên dùng thuật ngữ “Herpes”. Tuy nhiên, các thương tổn được mô tả khi đó có thể là của các bệnh do virus, nấm, hoặc ký sinh vật… Năm 1896, Fournier đã đưa ra chẩn đoán và điều trị bệnh này. Năm 1939, Burnet và Williams đã dùng thuật ngữ “Herpes simplex infections” và cho rằng bệnh tồn tại trong cơ thể suốt đời mà chủ yếu ở thể tiềm ẩn không biểu hiện triệu chứng bệnh, do sự tác động của một số yếu tố làm cho virus trở nên hoạt tính và bệnh có biểu hiện triệu chứng lâm sàng.
Nhờ những tiến bộ khoa học, năm 1952-1956 đã nuôi cấy và phân lập được Herpes Simplex Virus – HSV. Vào những năm 1960, người ta đã biết được có hai týp HSV gây bệnh ở người: HSV-1 thường gây bệnh ở niêm mạc miệng và HSV-2 gây bệnh chủ yếu ở sinh dục-hậu môn.
Giữa cuối thập kỷ 70, các thầy thuốc lâm sàng đã biết rõ herpes sinh dục là một bệnh lây truyền qua đường tình dục quan trọng.
Herpes với phụ nữ có thai
Đối với phụ nữ có thai khi mắc bệnh này có thể lây truyền virus cho thai nhi. Và gây những biến chứng nghiêm trọng đe dọa tính mạng của trẻ sơ sinh như viêm màng não, viêm phổi… Lần đầu tiên công chúng được biết đến tầm quan trọng của bệnh qua tạp chí Time xuất bản năm 1982. Tiến bộ điều trị đầu tiên là sử dụng vidarabine điều trị viêm màng não do HSV đã làm giảm tỷ lệ tử vong. Tuy nhiên, thuốc này gây độc và khó sử dụng.
Lịch sử thuốc và vacxin
Chỉ đến năm 1977, bác sĩ Gertrude Elion và cộng sự phát minh ra acyclovir thì điều trị Herpes mới thực sự có bước tiến bộ rõ rệt. Sau đó một số thuốc khác ra đời như valacyclovir và famciclovir nhưng cũng không có ưu việt đáng kể so với acyclovir. Cho đến nay, không có thuốc nào diệt được virus, chữa khỏi bệnh mà chỉ có thể cải thiện được triệu chứng lâm sàng. Và vấn đề virus tiềm ẩn trong cơ thể vẫn chưa được giải quyết.
Từ năm 1924, các nhà khoa học đã quan tâm đến việc nghiên cứu vaccin phòng nhiễm HSV. Cho đến nay, có hơn 60 công trình nghiên cứu về dự phòng và điều trị. Tuy nhiên, hầu hết các công trình này đều không được kiểm chứng. Hiện có hai loại vaccin đã được nghiên cứu đánh giá: vaccin kết hợp giữa glycoprotein (g)D và gB với MF-59 và vaccin kết hợp giữa gD và cơ chất, nhưng thật không may là cả hai loại vaccin này đều không có tác dụng phòng bệnh.
Dịch tễ bệnh
Bệnh gặp ở mọi lứa tuổi, thường gặp nhất ở người trẻ tuổi. HSV lây truyền qua tiếp xúc da – da, da – niêm mạc, niêm mạc – da. Bệnh tỷ lệ cao ở những nơi sống đông đúc, chật chội và kinh tế – xã hội thấp kém. Bệnh do herpes thường tái phát, có thể một vài lần/năm. Các yếu tố gây tái phát có thể là tia cực tím, kinh nguyệt, sốt, suy giảm miễn dịch… Trên các người bệnh suy giảm miễn dịch như HIV/AIDS, bệnh ác tính, ghép tạng, điều trị hóa chất, dùng corticoid toàn thân kéo dài, các thuốc ức chế miễn dịch, tia xạ sẽ làm bệnh nặng hơn và hay tái phát hơn.
Nhiễm HSV môi, miệng hay do HSV-1 gây nên, chiếm 80-90%.
Nhiễm HSV sinh dục hay do HSV-2, chiếm 70-90%.
Trẻ sơ sinh, tỷ lệ nhiễm do HSV-2 là 70%.
Căn nguyên và phân loại bệnh herpes
Virus gây bệnh herpes còn gọi là virus gây bệnh mụn rộp. HSV có nhân là ADN, kích thước từ 150 – 200 nm.
Có 2 loại HSV:
– HSV-1: gây bệnh ở da, niêm mạc phần trên của cơ thể như mắt, mũi, miệng. Lây truyền bằng tiếp xúc trực tiếp với virus qua thương tổn của chúng hoặc qua nước bọt.
– HSV-2: gây bệnh ở da niêm mạc bộ phận sinh dục, hậu môn. Bệnh lây truyền qua đường tình dục.
Sự phân loại này không hoàn toàn tuyệt đối vì người ta có thể phân lập thấy HSV- 1 ở những thương tổn tại bộ phận sinh dục và HSV-2 cũng được phân lập từ những thương tổn ở môi, miệng.
Triệu chứng bệnh herpes
Triệu chứng lâm sàng
Sau khi lây nhiễm, khoảng 3- 7 ngày xuất hiện triệu chứng tiên phát.
Nhiễm HSV tiên phát:
Biểu hiện triệu chứng là đám mụn nước thành chùm trên nền da – niêm mạc đỏ tại nơi bị nhiễm HSV.
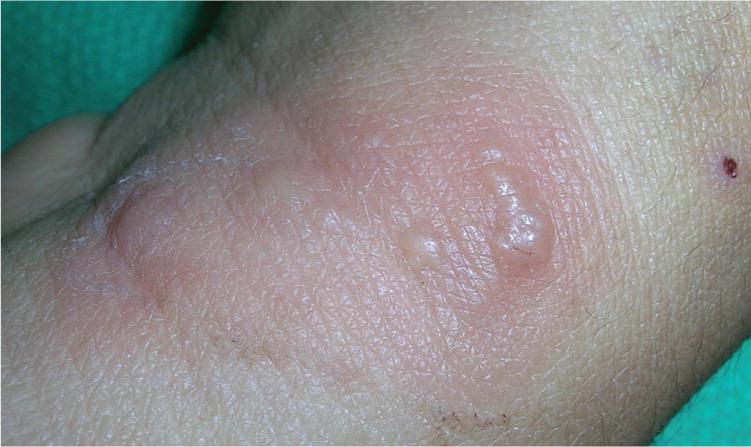
Các mụn nước thường lõm giữa, nhanh chóng thành mụn mủ, dập vỡ nên nhiều khi không thấy mụn nước mà chỉ thấy vết trợt.
Sau 2-4 tuần lành sẹo và có thể để lại vết mất hoặc tăng sắc tố, ít khi để lại sẹo. Thường hạch lận cận bị viêm sưng. Người bệnh có thể có sốt, nhức đầu, cứng gáy, mệt mỏi, đau nhức cơ. Biểu hiện nặng khoảng 3-4 ngày sau nhiễm virus và đỡ dần sau vài ngày. Vị trí hay gặp là ở quanh miệng.
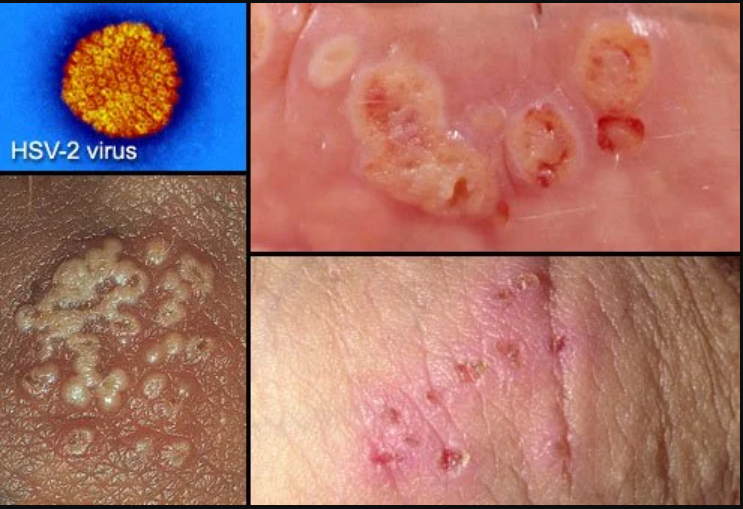
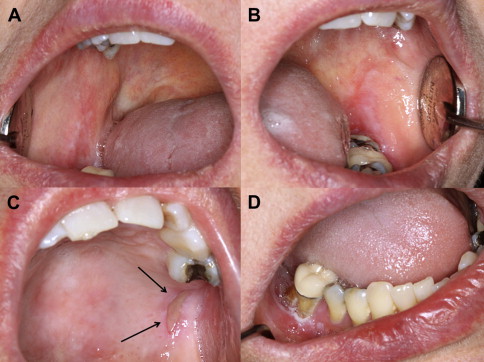
Thương tổn herpes tiên phát hay gây viêm lợi và miệng ở trẻ em tạo bệnh cảnh phức hợp trên trẻ nhỏ: viêm miệng, niêm mạc đỏ, đau nhiều và tiết nhiều nước bọt. Các vị trí khác có thể bị như họng hầu, môi, núm vú, ngón tay, mặt, viêm kết mạc mắt…
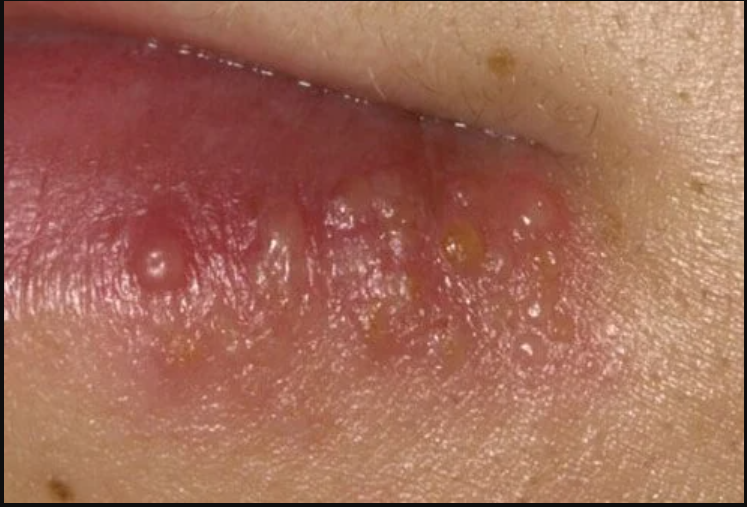
Nhiễm herpes tái phát:
Tần suất tái phát tùy thuộc vào từng người bệnh, tùy thuộc vào yếu tố gây tái phát. Người bệnh thường có tiền triệu như ngứa, dấm dứt khó chịu, cảm giác bỏng rát tại chỗ, thương tổn thường xuất hiện quanh miệng, ít khi gặp ở nơi khác. Tuy nhiên, thương tổn không nặng như tiên phát và diễn biến nhanh khỏi hơn. Biểu hiện là đám mụn nước thành chùm trên nền da đỏ, sau đó trợt và đóng vảy tiết. Triệu chứng toàn thân nhẹ hơn và thường không có.
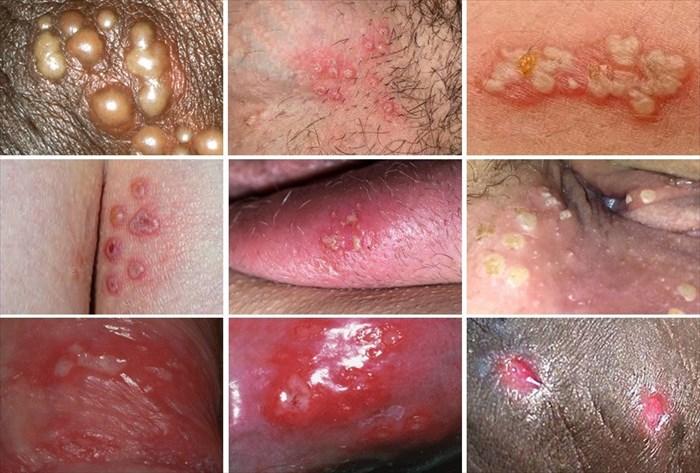
+ Nhiều trường hợp nhiễm HSV không có triệu chứng hoặc triệu chứng không điển hình.
+ Các thể lâm sàng: Herpes ở mắt, herpes mặt gây liệt mặt, herpes ở những vận động viên bóng bầu dục, herpes ở ngón tay, núm vú… Nhiễm HSV sinh dục có thể gây tổn thương ở sinh dục, mông, đùi và quanh hậu môn.
+ Nhiễm Herpes có thể biến chứng như eczema herpeticum, nhiễm tụ cầu vàng, hồng ban đa dạng.
+ Nhiễm HSV trên những người suy giảm miễn dịch thường có bệnh cảnh nặng hơn, tỷ lệ tái phát cao hơn và điều trị cũng khó khăn hơn những người có miễn dịch bình thường.
Nhiễm HSV trẻ sơ sinh:
Nhiễm HSV trẻ sơ sinh thường do HSV-2 gây nên do người mẹ bị nhiễm HSV-2 sơ phát lây cho trẻ khi đẻ đường dưới. Trẻ có thể bị lây từ khi trong tử cung, nhưng chủ yếu lây khi sinh ra, khoảng 85%. Biểu hiện chủ yếu ở da, mắt, miệng hoặc các nơi bị sang chấn khi làm thủ thuật lấy thai như da đầu. Một số trường hợp nhiễm HSV lan tỏa toàn thân, biểu hiện là mụn nước, vết trợt, viêm gan, viêm phổi, đông máu rải rác thành mạch, viêm màng não (động kinh, rung giật, ngủ lịm, thân nhiệt không ổn định, trẻ dễ bị kích thích, phồng thóp).
Xét nghiệm
– Chẩn đoán tế bào theo phương pháp Tzanck: nhuộm Giemsa hoặc Wright dịch mụn nước thấy ly gai và tế bào có nhân khổng lồ. Giá trị chẩn đoán 75% trường hợp thương tổn mới.
– Miễn dịch huỳnh quang trực tiếp dùng kháng thể đơn dòng có thể phát hiện được HSV-1 và HSV-2.
– Nuôi cấy HSV
– Xét nghiệm huyết thanh phát hiện kháng thể kháng HSV.
– PCR dương tính với HSV.
Chẩn đoán bệnh herpes ngoài sinh dục
Chẩn đoán xác định
Bệnh thường dễ chẩn đoán khi triệu chứng điển hình.
Xác định bằng các xét nghiệm.
Chẩn đoán phân biệt
Các bệnh có thể chẩn đoán nhầm như: bệnh tay chân miệng (Hand – foot and mouth disease), hồng ban đa dạng, viêm họng có mụn nước, bệnh loét áp tơ, hồng ban cố định nhiễm sắc…
Điều trị bệnh herpes
Nguyên tắc điều trị:
Bệnh thường tự khỏi sau 1-2 tuần. Điều trị tại chỗ chống bội nhiễm và dùng thuốc kháng virus đường uống nếu cần.
Điều trị cụ thể
Tại chỗ: dùng các dung dịch sát khuẩn như milian, betadin, tyrosur và có thể bôi kem acyclovir khi mới xuất hiện mụn nước. Acyclovir bôi cứ 3h/l lần, ngày bôi 6 lần trong 7 ngày. Thuốc bôi càng sớm càng tốt, có hiệu quả với các thương tổn nhẹ và vừa trên người bệnh bình thường.
Toàn thân: các thuốc kháng virus như: Acyclovir, valaciclovir, famciclovir. Thuốc có hiệu quả điều trị nhiễm HSV tiên phát hơn là tái phát. Thuốc thường dùng hiện nay là acyclovir.
Có thể dùng:
+ Acyclovir 400mg, uống ngày 3 viên, chia đều 3 lần trong ngày. Hoặc Acyclovir 200mg, uống ngày 5 viên chia đều 5 lần trong ngày, điều trị 7-10 ngày, hoặc
+ Valacyclovir lg uống 2 lần/ngày trong 7-10 ngày, hoặc
+ Famciclovir 250mg, uống ngày 3 lần trong 5-10 ngày.
Điều trị nhiễm HSV tái phát: cần điều trị khi có triệu chứng hoặc trong 2 ngày khi triệu chứng xuất hiện. Hiệu quả làm cho bệnh diễn biến ngắn hơn, giảm triệu chứng bệnh nhưng không ngăn ngừa được tái phát. Liều điều trị có thể dùng như trong điều trị bệnh tiên phát.
Điều trị cho người bệnh suy giảm miễn dịch và HSV kháng lại acyclovir và nhiễm HSV trẻ sơ sinh theo phác đồ như trên. Các trường hợp đặc biệt cần điều trị theo phác đồ riêng.
Phòng bệnh herpes
Đối với nhiễm HSV phải thực hiện các biện pháp phòng tránh như không dùng chung đồ dùng cốc chén với người bị nhiễm, tránh các tiếp xúc trực tiếp khi có triệu chứng bệnh.
Tài liệu tham khảo
Phạm Văn Hiển, Trịnh Quân Huấn, Nguyễn Duy Hưng và cs (2003). Xử trí các bệnh lây truyền qua đường tình dục, Nhà xuất bản Y học.
Bộ Y tế (2006). Nhiễm khuẩn lây truyền qua đường tình dục & Nhiễm khuẩn đường sinh sản- Hướng dẫn thực hành cơ bản. Vụ sức khoẻ sinh sản.
John Hunter, John Savin and Mark Dahl (2008). Clinical Dermatology. Blackwell.
King K.Holmes, Frederick Sparling et al (2010). p. Sexually Transmitted Diseases. McGraw-Hill.
Thomas B. Fitzpatrick, Arthur z Eisen et al. (2012). Dermatology in General medicine. McGraw-Hill
Tony Burns, Stephen Breathnach et al. (2008). Rook’s Texboock of Dermatology. Blackwell
