Bệnh da liễu, Mày đay và các bệnh Dị ứng
Phát ban mụn mủ lan tỏa cấp tính (Acute generalized exanthematous pustulosis – AGEP)
>> PHÁT BAN MỤN MỦ LAN TỎA CẤP TÍNH (Acute generalized exanthematous pustulosis – AGEP) có biểu hiện là phát nhiều mụn mủ vô trùng trên nền da đỏ không ở vị trí nang lông. Căn nguyên thường liên quan tới thuốc, do đó trước khi điều trị cần dừng ngay thuốc nghi ngờ.
Đại cương phát ban mụn mủ lan tỏa cấp tính
Phát ban mụn mủ lan tỏa cấp tính là bệnh ít gặp, biểu hiện là phát nhiều mụn mủ vô trùng trên nền da đỏ không ở vị trí nang lông. Khoảng 90% các trường hợp AGEP là do thuốc. Thường là kháng sinh (nhóm p-lactam, nhóm macrolid), thuốc chẹn kênh calci, thuốc chống sốt rét. Bệnh xuất hiện sau khi sử dụng thuốc nhiều giờ đến nhiều ngày và tự thoái lui sau một đến hai tuần ngừng thuốc.
Tỷ lệ mắc AGEP hàng năm khoảng 1-5/1 triệu dân. Bệnh có thể gặp ở cả hai giới các lứa tuổi nhưng gặp nhiều ở người trưởng thành.
Căn nguyên và sinh bệnh học của phát ban mụn mủ lan tỏa cấp tính
Căn nguyên phát ban mụn mủ lan tỏa cấp tính
– Do thuốc thường gặp nhất, chiếm khoảng 90% các trường hợp. Bất kì loại thuốc nào cũng có thể gây biểu hiện AGEP nhưng thường gặp các thuốc kháng sinh, chống sốt rét tổng hợp và chẹn kênh calci.
| Nhóm thuốc | Tên thuốc |
| Kháng sinh | B-lactam (Penicilin, Ampicilin, Amoxicilin, cephalosporin) Macrolid (Erythromycin; Clindamycin)Khác: quinolon, tetracyclin, metronidazol, trimethoprim/sulfamethoxazol,… |
| Chẹn kênh calci | Diltiazem, nifedipin |
| Kháng sốt rét tổng hợp | Hydroxychloroquin |
| Chống co giật | Carbamazepin |
| Chống nấm | Nystatin, Terbinafin, Griseofulvin, Itraconazol |
| Khác | Acetylsalicylic acid, allopurinol, paracetamol, Prostaglandin E1, furosemid,… |
Do nhiễm virus (Parvovirus Bl9, Cytomeglovirus, Coxsackievirus B4, Epsteinbarvirus,..), nhiễm vi khuẩn (M.pneumoniae), nhiễm ký sinh trùng.
Do các nguyên nhân khác: nhện cắn, xạ trị,…
Không rõ nguyên nhân.
Sinh bệnh học
Cơ chế bệnh sinh của phát ban mụn mủ lan tỏa cấp tính được xếp vào dị ứng thuốc typ IV theo phân loại của Gell-Coombs. Phản ứng xảy ra qua 3 pha:
Pha 1: trình diện kháng nguyên.
Kháng nguyên từ thuốc được trình diện cho tế bào TCD8 qua phân tử MHC lớp I và TCD4 qua phân tử MHC lớp II ở hạch lympho. Các tế bào này sau khi được mẫn cảm di chuyển đến da (thượng bì và trung bì).
Pha 2: gây độc tế bào.
Các tế bào TCD8 đã mẫn cảm gây độc tế bào làm hủy hoại tế bào sừng, làm xuất hiện mụn nước ở lớp sừng.
Pha 3: xâm nhập bạch cầu trung tính.
Tế bào TCD4 đã mẫn cảm giải phóng ra lượng lớn CXCL8 và GM-CSF, trong đó CXCL8 là chất gây hóa ứng động BCĐNTT còn GM-CSF làm giảm chết BCĐNTT theo chương trình. Cả hai cơ chế đều làm tăng BCĐNTT tại tổn thương và xuất hiện mụn mủ trên lâm sàng. Ngoài ra, Th 17 cũng được cho là có vai trò hoạt hóa và di tản BCĐNTT trong phát ban mụn mủ lan tỏa cấp tính.
Bệnh có thể liên quan đến yếu tố gen. Đột biến gen IL36RN mã hóa cho chất đối kháng thụ thể IL36 làm tăng IL36 dẫn đến tăng sản xuất các cytokin tiền viêm IL-6, IL-8, IL-1a, IL-1p được thấy trong cả vảy nến thể mủ và AGEP.
Lâm sàng của phát ban mụn mủ lan tỏa cấp tính
Mụn mủ thường xuất hiện sau khi sử dụng thuốc vài giờ đến vài ngày, phát triển nhanh và lan tỏa. Đặc điểm của mụn mủ là nhỏ như đầu đinh ghim (l-5mm), không ở vị trí nang lông trên nền da đỏ, phù nề.
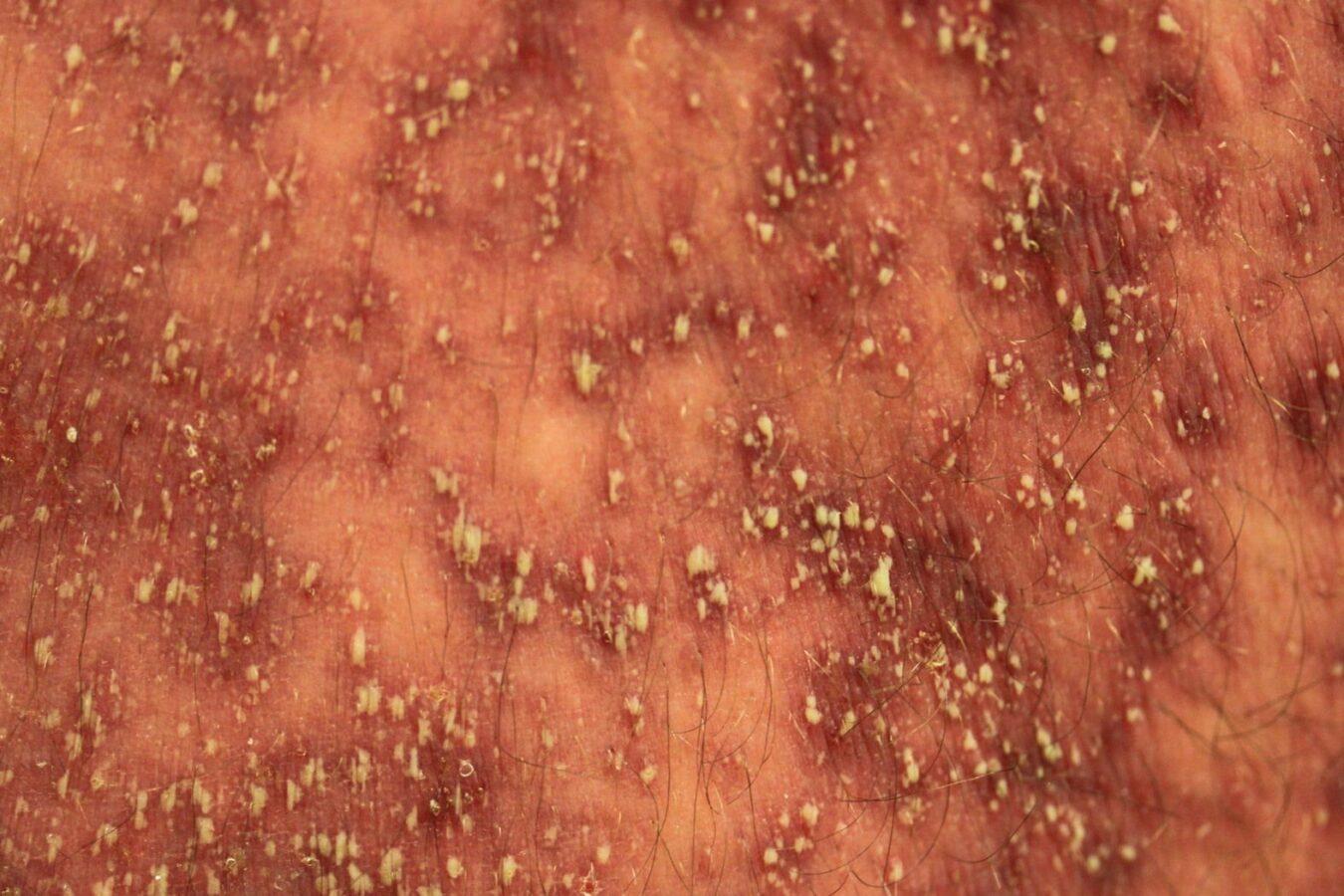
Các mụn mủ thường xuất hiện đầu tiên ở mặt và các nếp gấp sau đó lan nhanh đến các chi và thân mình. Tuy nhiên cũng có một số trường hợp tổn thương khu trú.
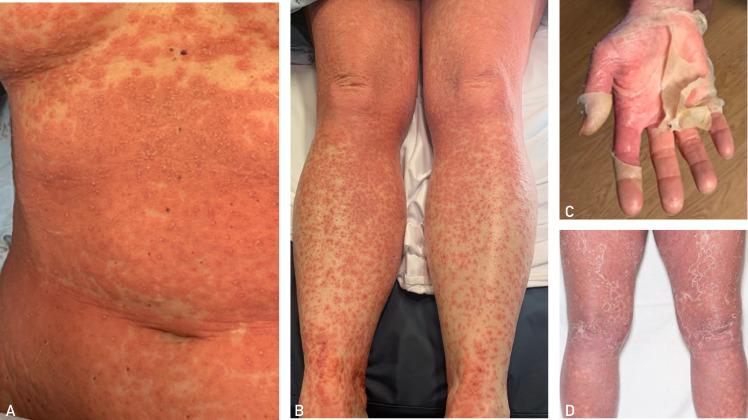
Các tổn thương khác có thể gặp là phù mặt, xuất huyết (đặc biệt ở cẳng chân), hình bia bắn không điển hình, mụn nước, bọng nước, trợt da với dấu hiệu Nikolsky dương tính. Các biểu hiện này dễ gây nhầm với hội chứng Stevens-Johnson hay hoại tử thượng bì nhiễm độc. Tổn thương niêm mạc ít gặp, chiếm khoảng 20% và thường nhẹ, hay gặp ở miệng, môi.
Triệu chứng cơ năng chủ yếu là cảm giác rát bỏng và ngứa tại tổn thương, sốt trên 38°C hầu như luôn gặp ở pha cấp. Một số trường hợp có thể thấy sưng đau hạch ngoại vi.
Bệnh tự giảm dần sau 1-2 tuần (trung bình 4-10 ngày) sau khi dừng thuốc là tác nhân gây bệnh mà không cần điều trị gì. Bệnh nhân hết sốt, các mụn mủ khô, bong vảy mỏng. Tiên lượng bệnh tốt nhưng có thể gặp biến chứng nhiễm trùng thứ phát gây nguy hiểm tính mạng ở bệnh nhân già, thể trạng kém.
Cận lâm sàng của phát ban mụn mủ lan tỏa cấp tính
Mô bệnh học phát ban mụn mủ lan tỏa cấp tính
Hình ảnh mô bệnh học của AGEP là xốp bào dưới lớp sừng và/hoặc mụn mủ trong thượng bì. Có thể gặp hoại tử tế bào sừng, phù nhú trung bì, thâm nhiễm viêm quanh mạch với nhiều bạch cầu trung tính và ít bạch cầu ưa acid. Không thấy các hình ảnh của vảy nến thể mủ như tăng gai, giãn rộng của các nhú bì.
Các xét nghiệm khác
Công thức máu: tăng số lượng bạch cầu trong đó chủ yếu tăng bạch cầu trung tính (> 7G/L), có thể thấy tăng nhẹ bạch cầu ưa acid.
Test áp: được thực hiện với các thuốc nghi ngờ sau 6 tuần khi bệnh thoái lui hoàn toàn. Test dương tính biểu hiện bằng mụn mủ trên nền da đỏ tại vị trí áp giúp khẳng định nguyên nhân. Test âm tính không có giá trị loại trừ thuốc nghi ngờ.
– Một số xét nghiệm khác có thể sử dụng trong nghiên cứu để xác định nguyên nhân như: phân hủy tế bào mast, ức chế di tản đại thực bào, phân triển lympho bào,…
Chẩn đoán phát ban mụn mủ lan tỏa cấp tính
Chẩn đoán xác định AGEP
Trước đây, người ta đưa ra 5 tiêu chuẩn để chẩn đoán xác định AGEP:
Nhiều mụn mủ nhỏ không ở vị trí nang lông mọc trên nền da đỏ.
Hình ảnh mô bệnh học đặc trưng.
Sốt >38 độ C.
Tăng bạch cầu trung tính > 7 G/L.
Tiến triển cấp tính và tự thoái lui trong 15 ngày.
Những tiêu chuẩn này chưa chính xác và đầy đủ. Vì vậy, ngày nay người ta đưa ra thang điểm mới để chẩn đoán phát ban mụn mủ lan tỏa cấp tính:
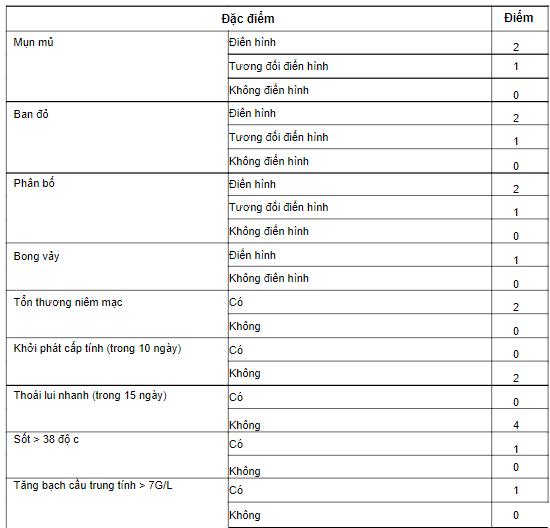
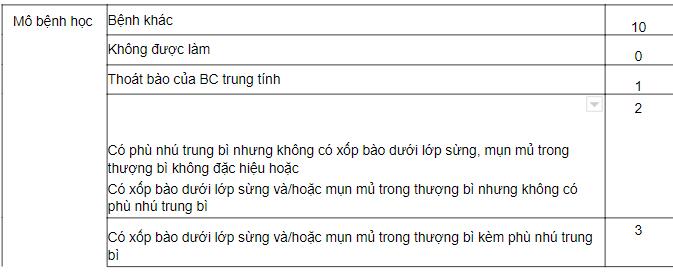
Đánh giá chung:
< 0 điểm: không phải AGEP
1-4 điểm: có thể là AGEP
5-7 điểm: khả năng cao là AGEP
8-12 điểm: chắc chắn AGEP
Chẩn đoán phân biệt
Nhiều bệnh da có biểu hiện phát ban mụn mủ, cần được phân biệt với AGEP. Trong đó một số bệnh quan trọng:
Vảy nến thể mủ toàn thân
Hình ảnh của phát ban mụn mủ lan tỏa cấp tính và vảy nến thể mủ toàn thân rất giống nhau, khó phân biệt cả về lâm sàng cũng như mô bệnh học. Các đặc điểm lâm sàng hướng đến chẩn đoán vảy nến thể mủ là có tiền sử bệnh vảy nến, tổn thương lan tỏa hơn, thời gian phát ban mụn mủ và sốt kéo dài, không có tiền sử dùng thuốc nghi ngờ, mô bệnh học có hình ảnh mụn mủ dưới thượng bì với tăng gai và giãn rộng của nhú bì. Mặc dù vảy nến thể mủ có thể bùng phát sau khi dùng thuốc, các thuốc này thường là corticoid, chẹn beta, thuốc chứa lithium.
Hội chứng Stevens-Johnson/Toxic epidermal necrolysis (SJS/TEN)
Một số trường hợp phát ban mụn mủ lan tỏa cấp tính có tổn thương hình bia bắn không điển hình và các mụn mủ tập trung thành đám với dấu hiệu Nikolsky dương tính dễ gây nhầm lẫn với SJS/TEN. Tuy nhiên, trong SJS/TEN thời gian từ khi dùng thuốc nghi ngờ đến khi phát bệnh dài hơn (1-4 tuần), tổn thương niêm mạc thường gặp và nặng hơn, mô bệnh học có hoại tử thượng bì rõ và xâm nhập viêm thưa thớt.
Hội chứng DRESS
Phản ứng thuốc với tăng bạch cầu ưa acid và các triệu chứng toàn thân (Drug reaction with eosinophilia and systemic symptoms – DRESS) còn gọi là hội chứng tăng nhạy cảm do thuốc (Drug hypersensitivity syndrome) là một hình thái dị ứng thuốc nặng với biểu hiện da đa dạng gồm: tổn thương hình bia bắn, mụn nước, mụn mủ, dát đỏ,…. Khi mụn mủ chiếm ưu thế trên lâm sàng, DRESS có thể bị nhầm lẫn với AGEP. Các đặc điểm để phân biệt là thời gian từ khi dùng thuốc nghi ngờ đến khi phát bệnh dài hơn (2-8 tuần), tiến triển nặng nề và kéo dài hơn.
Bệnh Sneddon-Wilkinson
Còn được gọi là bệnh da mụn mủ dưới lớp sừng, là bệnh ít gặp, mạn tính, hay tái phát, đặc trưng bởi mụn mủ kích thước lớn, nhăn nheo, chủ yếu ở thân mình và các nếp kẽ. Hình ảnh mô bệnh học là lắng đọng nhiều bạch cầu trung tính ngay dưới lớp sừng, không có hiện tượng xốp bào, hủy hoại tế bào sừng hay thâm nhiễm viêm quanh mạch.
Bệnh da nhiễm trùng
Một số bệnh da nhiễm trùng có thể bị chẩn đoán nhầm với AGEP như: viêm nang lông, chốc, nấm. Phân biệt dựa vào đặc điểm lâm sàng cụ thể và xét nghiệm tìm căn nguyên. Sự kết hợp của mụn mủ, sốt, tăng bạch cầu trong bệnh AGEP làm dễ nhầm với tình trạng nhiễm trùng cấp tính. Vì vậy, cần thận trọng để tránh làm những xét nghiệm không cần thiết và đặc biệt là tránh sử dụng các kháng sinh làm nặng bệnh.
Điều trị bệnh phát ban mụn mủ lan tỏa cấp tính
Nguyên tắc điều trị AGEP
Bệnh có thể giảm dần và tự khỏi nếu thuốc gây bệnh được loại trừ.
Nguyên tắc điều trị phát ban mụn mủ lan tỏa cấp tính là:
Dừng các loại thuốc nghi ngờ.
Điều trị hỗ trợ.
Điều trị triệu chứng.
Điều trị cụ thể AGEP
– Dừng các thuốc nghi ngờ
Dừng các thuốc nghi ngờ gây bệnh là điều trị quan trọng nhất cho AGEP. Ngoài ra. bệnh nhân cần được thông báo tên các loại thuốc này để tránh sử dụng lại.
Điều trị hỗ trợ
Mặc dù là bệnh lành tính, tỷ lệ tử vong của AGEP được báo cáo vào khoảng 2-4% theo một số nghiên cứu. Những trường hợp bệnh nặng, người cao tuổi, thể trạng kém cần được nhập viện để theo dõi, bồi phụ nước – điện giải, đảm bảo dinh dưỡng và điều chỉnh các rối loạn khác nếu có.
Điều trị triệu chứng:
+ Giai đoạn mụn mủ cấp tính: sử dụng các loại dung dịch vừa có tác dụng hút ẩm và có tác dụng chống nhiễm khuẩn (ví dụ dung dịch Jarish).
+ Giai đoạn bong vảy: sử dụng các loại kem làm ẩm giúp nhanh chóng khôi phục chức năng hàng rào bảo vệ da.
Ngoài ra, có thể dùng corticoid tại chỗ để giảm tình trạng viêm da và ngứa, thường dùng loại có độ mạnh trung bình trong khoảng 1 tuần. Thuốc đường toàn thân như: kháng Histamin được dùng để giảm ngứa, corticoid toàn thân không cần thiết trong điều trị AGEP.
Tài liệu tham khảo
Lowell A.G., Stephen I.K., Barbara A.G., et al (2012), Fitzpatrick’s Dermatology’ in General Medicine, 2, 449-457.
Tony B., Stephen B., Neil c., et al (2010), Rook’s Textbook of Dermatology, 4, 3947-3980.
Alexis s., Jean C.R., Maja M., et al (2015), Acute generalized exanthematous pustulosis (AGEP).
Alexis s., Sima H., Jan N.B., et al. (2001). Acute generalized exanthematous pustulosis (AGEP) – A clinical reaction pattern. Journal of Cutaneous Pathology, 28, 113-119.
Walter B.J., Carolina J.F. (2005). Acute generalized exanthematous pustulosis (AGEP) case report, Rev. Inst. Med. Trop. s. Paulo, 171-176.
