Bệnh da liễu, Chốc và các bệnh da do vi khuẩn
Hội chứng Bong vảy da do tụ cầu (Staphylococuss Scalded Skin Syndrome – SSSS)
Hội chứng bong vảy da do tụ cầu (SSSS – Hội chứng 4S) là bệnh nhiễm trùng da cấp tính gây nên do ngoại độc tố của tụ cầu vàng. Tổn thương ban đỏ sẽ hình thành các bọng nước, tạo thành các nếp nhăn trên da làm da trông thô sần và ráp, sờ như tờ giấy nhám “Sand paper”, sau đó bong vảy như “cuốn thuốc lá”.
Đại cương
Hội chứng bong vảy da do tụ cầu (SSSS) là bệnh nhiễm trùng da cấp tính gây nên do ngoại độc tố của tụ cầu vàng nhóm 2 theo đường máu đến da và gây bệnh tại da. Bệnh được mô tả đầu tiên bởi một bác sĩ người Đức tên là Baron von Rittershain khi làm việc trong trại trẻ mồ côi người Czechoslovakia năm 1878. Tuy nhiên, vai trò của độc tố thì phải đến 1970 mới được chứng minh bởi Melish và Glasgow. Sau khi tiêm vào những con chuột mới sinh chủng tụ cầu vàng phân lập được từ bệnh nhân SSSS, đã cho kết quả là sự tách ra của lớp thượng bì và hình thành bọng nước.
Bệnh hay gặp ở trẻ em dưới 5 tuổi, đặc biệt ở trẻ sơ sinh với nhiều tên gọi khác nhau nhưng cùng chỉ một bệnh như ESA (Ly thượng bì cấp tính do tụ cầu-Epidermolyse staphylococcique Aigue), SESA (Hội chứng ly thượng bì cấp tính do tụ cầu – Syndrome epidermolyse staphylococcique aigue), Pemphigus trẻ sơ sinh (Pemphigus neonatorum), bệnh Ritter von Ritterschein, bệnh Ritter (Ritter’disease) hay Hội chứng bong vảy da do tụ cầu (Staphylococuss Scalded Skin Syndrome-SSSS).
Dịch tễ
Bệnh có ở hầu hết các quốc gia, nhưng thường gặp hơn ở các nước đang phát triển. Bệnh chủ yếu xuất hiện ở trẻ sơ sinh và trẻ nhỏ, trẻ dưới 5 tuổi (62% là trẻ dưới 2 tuổi, 98% trẻ dưới 6 tuổi); có xu hướng thành dịch nhỏ tại vườn trẻ hoặc phòng nuôi dưỡng trẻ sơ sinh.
Ở người lớn, bệnh rất hiếm gặp. Trên thế giới chỉ khoảng 50 trường hợp được báo cáo và chỉ gặp trên những người suy giảm miễn dịch (nhiễm HIV, ung thư giai đoạn cuối hoặc suy thận). Ở trẻ em, tỉ lệ tử vong thấp, thường < 5%. Tuy nhiên, ở người lớn, tỉ lệ tử vong có thể lên đến 60% do nhiễm trùng huyết hoặc do bệnh nặng có từ trước.
Nguồn lây: trẻ bị nhiễm tụ cầu vàng có thể từ bà mẹ bị áp xe vú do tụ cầu hoặc từ những người nuôi dưỡng trẻ.
Ở Việt Nam, chưa có số liệu thống kê về tỉ lệ bệnh. Tuy nhiên, trong những năm gần đây, bệnh gặp tương đối phổ biến tại Bệnh Viện Da liễu Trung ương.
Nguyên nhân và cơ chế bệnh sinh hội chứng bong vảy da do tụ cầu
Nguyên nhân
Bệnh gây nên do tụ cầu vàng (Staphylococcus aureus) nhóm 2 với chủng gây độc là týp 3A, 3B, 3C, 55 hoặc 71. Các chủng này tiết ra ngoại độc tố có tên là epidermolytic toxin hay etoxin (ET) gây ly giải thượng bì. Có 2 loại ngoại độc tố ly giải thượng bì thường gặp là ETA và ETB, trong đó phần lớn là ETA. Ở châu Âu, châu Phi và Nam Mỹ, typ ETA chiếm đa số trên 80% các trường hợp, trong khi ở Nhật Bản thì ETB thường gặp hơn. Ngoài 2 độc tố trên, có tác giả còn đề cập đến một loại độc tố nữa của tụ cầu với tính chất tương tự được gọi là ETC cũng làm bong tróc thượng bì ở chuột mới sinh trên thực nghiệm.
Cơ chế
Các ngoại độc tố sau khi được giải phóng ra theo đường máu sẽ đến da. Tại da, các ngoại độc tố này sẽ cố định trực tiếp vào desmoglin 1 trên cầu nối gian bào (desmosome) của thượng bì (thường ở lớp hạt) gây đứt cầu nối, phá vỡ lớp hạt, bóc tách thượng bì và hình thành bọng nước.
Có 2 hình thái sinh bệnh
– Hình thái khu trú: tụ cầu vàng xâm nhập qua da khi hàng rào bảo vệ da bị phá vỡ (qua các vết trầy xước, viêm nhiễm trên da hay thủy đậu) rồi sản sinh độc tố tại chỗ. Kháng thể kháng độc tố do người bệnh sản xuất ra có khả năng không chế sự lan tràn của độc tố nên bệnh chỉ xuất hiện ở một vùng nào đó trên cơ thể và có tính khu trú.
– Hình thái lan tỏa: độc tố được sản xuất từ nơi xa, có thể bắt đầu từ mũi, mắt, mỏm cụt, rốn, vòm họng hoặc từ một vết thương, hay tình trạng nhiễm trùng nặng như viêm phổi, viêm xương tủy, viêm nội mạc. Trường hợp người bệnh không có hoặc lượng kháng thể sản xuất ra ít thì chính là điều kiện thuận lợi cho độc tố lan nhanh trong máu, qua mao mạch tới thượng bì gây nên các tổn thương bỏng rộp trên da.
Tuy nhiên, rất may nghiên cứu đồng vị phóng xạ cho thấy loại độc tố này không hề gắn kết với bất cứ cơ quan, bộ phận nào khác trong cơ thể. Chức năng thận có vai trò trong việc phát triển SSSS, điều đó giải thích tại sao trẻ sơ sinh và trẻ nhỏ có nhiều nguy cơ mắc SSSS hơn.
Biểu hiện lâm sàng hội chứng bong vảy da do tụ cầu
Đặc điểm lâm sàng của SSSS rất khác nhau, tùy thể và giai đoạn bệnh. Theo Thomas B Fitzpatrick, bệnh có 4 hình thái: chốc bọng nước lớn (bullous impetigo), chốc bọng nước lan tỏa (bullous impetigo with generalization), hội chứng dạng sốt tinh hồng nhiệt (scarlatiniforme syndrome), hội chứng bong vảy da toàn thân (generalized scalded-skin syndrome).
Thể khu trú
Tổn thương là ban đỏ dạng tinh hồng nhiệt, mềm, tập trung chủ yếu ở các nếp gấp nhưng không tiến triển đến bọng nước.
Ở trẻ sơ sinh, thương tổn có thể xuất hiện quanh rốn hoặc vùng hăm kẽ, vùng đáy chậu, tầng sinh môn. Trong khi ở trẻ lớn, tổn thương thường thấy ở vùng da khác.
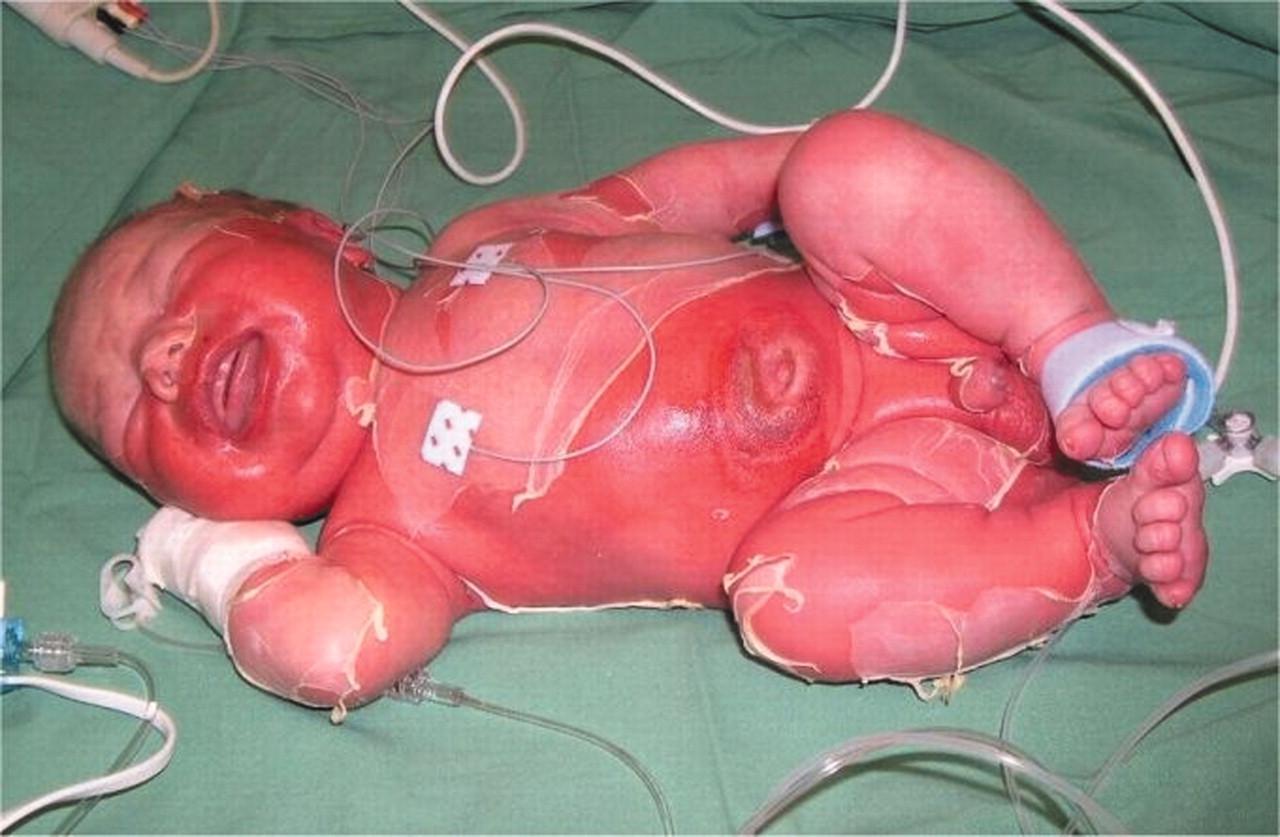
Thể lan tỏa (còn gọi là bệnh Ritter)
Khởi đầu bệnh nhân thường sốt và phát ban đỏ dạng tinh hồng nhiệt lan tỏa ở các hốc tự nhiên như mắt, mũi, miệng hoặc các nếp gấp nách, bẹn.
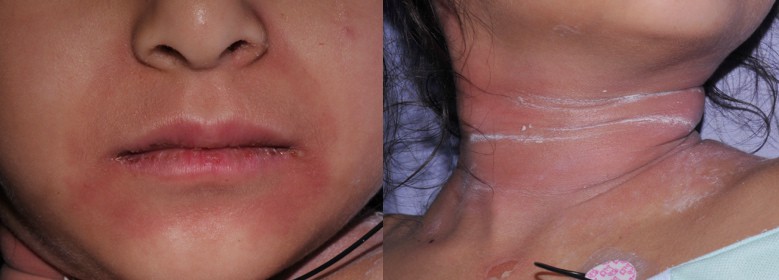
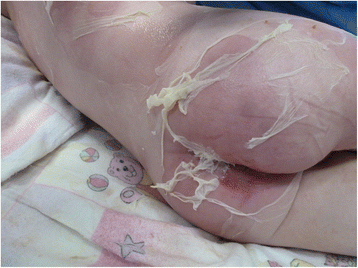
Các ban lúc đầu mịn, nhìn chưa rõ. Trong vòng 24-48 giờ, từ các ban đỏ sẽ hình thành các bọng nước, tạo thành các nếp nhăn trên da làm da trông thô sần và ráp, sờ như tờ giấy nhám “Sand paper”. Các vùng da đỏ lan rộng nhanh, trên bề mặt xuất hiện bọng nước mềm, nông, nhẽo, ranh giới không rõ và liên kết với nhau thành mảng rộng, dễ tuột ra khi va chạm và thường vô khuẩn. Các bọng nước sau khi trợt để lộ nền da đỏ ẩm ướt, vảy bong da mỏng, cuộn lại như giấy cuốn thuốc lá và rất đau.
+ Tổn thương niêm mạc ít gặp.
+ Dấu hiệu Nicolsky (+) trong hầu hết các trường hợp SSSS lan tỏa, thậm chí khi chưa có bọng nước.
+ Toàn thân: trẻ mệt mỏi, bú kém, kích thích, sốt. Có thể thấy các biểu hiện nhiễm tụ cầu nơi khác như viêm phổi, áp xe, nhiễm trùng rốn, nhiễm trùng huyết, viêm khớp, viêm nội tâm mạc, viêm cơ…
Tiến triển và biến chứng hội chứng bong vảy da do tụ cầu
– Tiến triển: nếu được chẩn đoán và điều trị sớm, bệnh cải thiện nhanh chóng. Trong vòng 5-7 ngày, các thương tổn da khô lại, bong vảy da và khỏi không để lại sẹo. Trường hợp nặng, bệnh nhân có thể bị mất nước, rối loạn điện giải hoặc các rối loạn khác.
– Biến chứng:
+ Ở trẻ nhỏ, có thể tử vong do mất lớp da bảo vệ, hạ nhiệt độ, mất nước, nhiễm khuẩn huyết hay nhiễm trùng lan tỏa. Tuy nhiên, tỉ lệ tử vong trẻ em thường dưới 5%.
+ Ở người lớn, tiến triển bệnh phụ thuộc vào tình trạng miễn dịch của người bệnh, mức độ nhanh chóng khi điều trị và sự xuất hiện các biến chứng. Tỉ lệ tử vong ở người lớn có thể lên đến 60%, chủ yếu do các bệnh mạn tính đã có từ trước như suy thận, suy giảm miễn dịch hay bệnh ác tính.
Cận lâm sàng
– Bạch cầu có thể tăng, tuy nhiên phần lớn các trường hợp bình thường.
– Máu lắng tăng.
– Nuôi cấy tìm vi khuẩn và làm kháng sinh đồ: vị trí nuôi cấy nên là kết mạc, mũi họng, phân, ổ mủ trên da.
– Nuôi cấy dịch bọng nước: thường cho kết quả âm tính do nhiễm tụ cầu ở nơi xa.
– Cấy máu: thường âm tính ở trẻ nhỏ, dương tính ở người lớn.
– PCR với độc tố vi khuẩn có thể có giá trị. Tuy nhiên, theo nghiên cứu của Ladhani’s trên 72 trẻ SSSS lan tỏa phân lập được tụ cầu vàng, cho thấy chỉ có 35% PCR dương tính với độc tố bong vảy.
– Mô bệnh học: có khe tách ở thượng bì phía dưới và trong lớp hạt. Các khe tách có chứa dịch và tế bào ly gai. Các phần còn lại của thượng bì không thấy thay đổi đặc hiệu và không thấy thâm nhiễm tế bào viêm trong trung bì.
Chẩn đoán hội chứng bong vảy da do tụ cầu
Chẩn đoán xác định
Nhìn chung cả 2 thể của SSSS thường dễ chẩn đoán dựa vào các đặc điểm lâm sàng.
Chẩn đoán phân biệt
+ Thể khu trú: phân biệt với chốc bọng nước, viêm da liên cầu, bỏng nắng, bỏng do hóa chất, bỏng nhiệt, viêm quầng.
+ Thể lan tỏa: phân biệt với bệnh Kawasaki, sốt phát ban, bệnh Pemphigus, hội chứng Stevens- Johnson, hội chứng Lyell (hoại tử thượng bì do nhiễm độc-TEN), shock do nhiễm độc.
Điều trị hội chứng bong vảy da do tụ cầu
- Chăm sóc chung: bệnh nhân nên được chăm sóc tại bệnh viện.
Tại chỗ
Tắm nước thuốc tím 1/10.000, rửa các thương tổn bằng nước muối 0,9% để loại bỏ các thương tổn hoại tử, bong vảy.
+ Bôi các thuốc sát khuẩn như Milian, mỡ kháng sinh như: Mupirocin, Bacitracin, mỡ Silverin.
Toàn thân
+ Kháng sinh chống tụ cầu: có thể dùng 1 trong những loại sau: Dicloxacillin, Nafcillin, Oxacillin hoặc Vancomycin. Đôi khi dùng Clindamycin do cơ chế ức chế ngoại độc tố (exotoxins).
+ Chống chỉ định điều trị bằng glucocorticoid.
- Trường hợp nặng cần bồi phụ thêm nước, điện giải.
Tài liệu tham khảo
- Fitzpatrick T.B. (2009), Color atlas and synopsis of clinical dermatology.
- Habif T. (1990), Clinical Dermatology.
- Ladhani s. (2001), Clinical microbiology and infection.
Melish M.E., Glasgow L.A. (1970), Development of an experimental model.
