Bệnh da liễu, Lupus ban đỏ và các bệnh hệ thống
Bệnh Lupus ban đỏ (Lupus erythematosus)
Bệnh Lupus ban đỏ (Lupus erythematosus) là một trong những bệnh hệ thống thường gặp trong chuyên ngành Da liễu. Bài viết trích theo giáo trình Bệnh học Da liễu ĐHY HN. Sau một thời gian, các kiến thức được cập nhật liên tục, tôi cũng bổ sung thêm các cập nhật mới theo các tổ chức quốc tế.
LỊCH SỬ BỆNH
Từ thời Hypocrates, các triệu chứng lâm sàng giống bệnh lupus đã được mô tả, nhưng mãi đến năm 1230, lần đầu tiên, Rogerius Frugard mới sử dụng từ “lupus” để chỉ các bệnh có thương tổn bị xâm lấn ở mặt. “Lupus” theo tiếng Latin có nghĩa là “chó sói”.
Năm 1827, nhà Da liễu Pháp Rayer lần đầu tiên mô tả chi tiết các triệu chứng của bệnh này. Năm 1851, Cazenave mô tả một số bệnh giống lao da và đặt tên là lupus ban đỏ. Sau đó, F.V. Hebra nghiên cứu các thương tổn nội tạng, đặc biệt là gan, thận và tim mạch. Trong một thời gian dài, nhiều bệnh có thương tổn tương tự cũng được mô tả với nhiều tên gọi khác nhau như: viêm da tiết bã, lao da, hồng ban hạt, hồng ban teo da…
Năm 1872, Kaposi dựa trên tiến triển lâm sàng và đặc trưng của từng giai đoạn đã mô tả hai thể bệnh của lupus ban đỏ: cấp tính và mạn tính. Sau đó William Osler đề cập đến các biến chứng nội tạng của lupus đỏ cấp tính/hệ thống.
Trải qua nhiều thời kỳ, bệnh lupus ban đỏ đã được đặt tên, phân loại với nhiều tên khác nhau như: lupus ban đỏ mạn tính, cấp tính, bán cấp, lupus ban đỏ hình đĩa, lupus ban đỏ rải rác, lupus ban đỏ hệ thống…
Năm 1941, Paul Klanperer coi bệnh lupus như một trong những bệnh collagen có cơ chế tự miễn (autoimmune). Năm 1949, Philip Hench sử dụng corticoid để điều trị căn bệnh này và có kết quả rất tốt.
Với sự phát triển không ngừng của khoa học kỹ thuật, cơ chế bệnh sinh của lupus đỏ đã được xác định một cách cơ bản. Dựa trên nhũng nghiên cứu về căn sinh bệnh học, biểu hiện lâm sàng, tiến triển bệnh, ngày nay người ta chia lupus đỏ thành các thể chính:
- Lupus đỏ hình đĩa kinh diễn.
- Lupus đỏ hệ thống.
BỆNH LUPUS ĐỎ HÌNH ĐĨA KINH DIỄN (Chronic Lupus Discoid Erythematosus – CDLE)
Căn sinh bệnh học
Cho tới nay người ta vẫn chưa hiểu rõ căn sinh bệnh học của lupus đỏ hình đĩa kinh diễn. Tuy nhiên nhiều yếu tố có liên quan đã được đề cập:Ánh nắng mặt trời.
- Nhiễm trùng.
- Rối loạn miễn dịch: đây là yếu tố được quan tâm nhất. Tuy nhiên vì không tìm thấy kháng thế kháng chuỗi kép và chuỗi đơn của ADN, hơn nữa nồng độ bổ thể trong huyết thanh vẫn bình thường nên người ta cho rằng cơ chế bệnh sinh của lupus đỏ hình đĩa kinh diễn và lupus đỏ hệ thống là khác nhau.
Triệu chứng lâm sàng
Bệnh biểu hiện chỉ ở da. Các triệu chứng thường xuất hiện vào mùa hè. Thương tổn hay gặp ở vùng hở. Tuy nhiên chúng có thể gặp ở bất kỳ vị trí nào trong cơ thể.
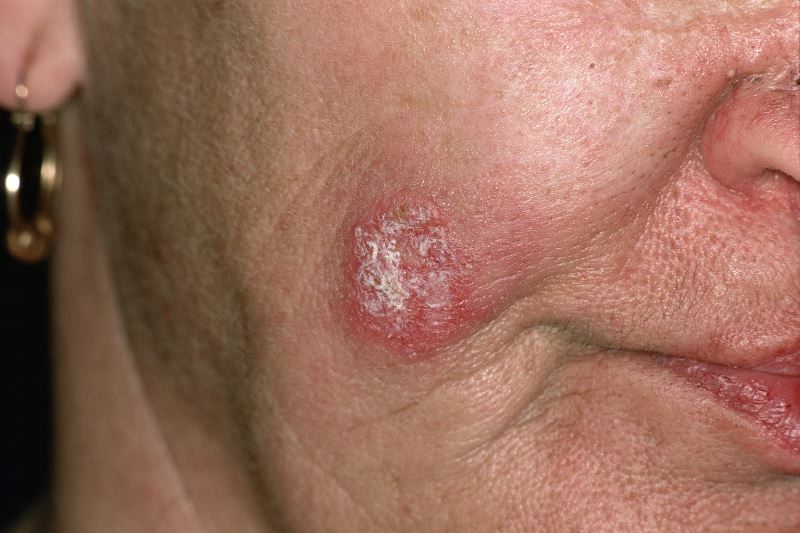
Dát đỏ: Hay gặp ở trán, má, tai, đầu. Các dát đỏ tiến triển lan rộng ra xung quanh và hơi nổi cao hơn mặt da.
Dày sừng: Bắt đầu ở lỗ chân lông, khó bong.
Teo da: ở vùng trung tâm các dát đỏ có hiện tượng teo da rõ.
Một số ít bệnh nhân có các thương tổn ở môi, miệng.
Các thương tổn có thể quá sản, phì đại (hypertrophic form).
Xét nghiệm
Hàm lượng bổ thể C3, C4 bình thường.
Kháng thể kháng nhân âm tính hoặc đôi khi dương tính nhẹ.
Chẩn đoán
Chẩn đoán xác định: thường là dễ. Tuy nhiên, một số thương tổn không điển hình, cần phải sinh thiết để xác định chẩn đoán.
Chẩn đoán phân biệt: cần chẩn đoán phân biệt với một số bệnh sau:
- Vảy nến (Psoriasis).
- Viêm da mỡ (Seborrheic Dermatitis).
- Lupus lao (Lupus Vulgaris).
- Ung thư tế bào đáy (Basal Cell Carcinoma).
- Dày sừng do ánh nắng (Actinic Keratosis).
Điều trị
Tại chỗ
- Bôi các mỡ corticoid, calcineurin.
- Có thể tiêm vào thương tổn triamcinolone acetonide (pha loãng 3-4mg/ml). Phương pháp này hiệu quả với các thể dai dăng, mảng lớn, phì đại.
Toàn thân
- Thuốc chống sốt rét: tốt nhất là dùng hydroxychloroquine (Plaquenil): 200mg- 400mg/ngày trong 3-4 tuần. Sau đó giảm liều.
Chú ý: cần khám mắt trước và trong quá trình điều trị để phòng các biến chứng của thuốc.
- Một số thuốc khác: thalidomide, dapson, azathioprine, corticoid cũng có thể được sử dụng trong các trường hợp dai dẳng, lan toả.
Phòng bệnh: tránh tác động của ánh nắng bằng cách khi ra nắng phải đội nón mũ rộng vành và bôi kem chống nắng.
BỆNH LUPUS BAN ĐỎ HỆ THỐNG (Systemic Lupus Erythematosus: SLE)
Lupus đỏ hệ thống là một trong những bệnh tự miễn hay gặp nhất. Bệnh tiến triển dai dẳng, suốt đời với các thương tổn ở nhiều cơ quan như da, khớp, hạch bạch huyết, gan, thận, tim, phổi, …
Từ năm 1903, Osler đã mô tả các thương tổn nội tạng của lupus đỏ hệ thống. Năm 1948 Hangraves mô tả tế bào LE (lupus erythematosus) ở bệnh nhân SLE.
Năm 1958, Frious và cộng sự xác định kháng thể kháng nhân (ANA: antinuclear antibody) bằng miễn dịch huỳnh quang.
Căn sinh bệnh học
Căn sinh bệnh học của bệnh rất phức tạp, tuy nhiên, các giả thuyết, yếu tố sau đây được đề cập nhiều nhất:
- Di truyền: đây là một trong những quan tâm đặc biệt của các nhà nghiên cứu trong những năm gần đây. Người ta đã xác định được các “gen” có liên quan đến bệnh, đó là HLA-B8, HLA-DR3, HLA-DRw52, HLA-DQwl…
- Rối loạn miễn dịch: có hiện tượng mất cân bằng trong hệ thống miễn dịch ở các bệnh nhân lupus đỏ hệ thống. Các lympho T không kiểm soát được hoạt động của các lympho B. Khi cơ thể bị nhiễm trùng kinh diễn hay các yếu tố ngoại lai tác động (ánh nắng, hóa chất, thuốc…) các tế bào bị biến đôi và trở thành “lạ” đổi với cơ thể mình (hay còn gọi là tự kháng nguyên). Lympho B không bị kiểm soát sẽ tăng sinh để sản xuất một lượng lớn các tự kháng thể chống lại các tự kháng nguyên đó. Tự kháng thể kết hợp với các tự kháng nguyên tạo thành phức hợp miễn dịch lắng đọng tại các mao mạch, cơ quan, tổ chức cùng với các bổ thể gây nên các hiện tượng bệnh lý.
Một số yếu tố có liên quan tới bệnh
- Giới: bệnh hay gặp ở nữ giới, trẻ tuổi.
- Thuốc: một số thuốc có khả năng gây bệnh giống như lupus đã được xác định là hydralazine, procainamide, isoniazid, sulfonamides, phenitoin, penicillamine. Các thuốc tránh thai cũng có vai trò trong việc khởi động hay làm bệnh nặng thêm.
- Nhiễm trùng: đặc biệt là các nhiễm trùng kinh diễn.
- Ánh nắng mặt trời.
Triệu chứng lâm sàng
Thương tổn da và niêm mạc
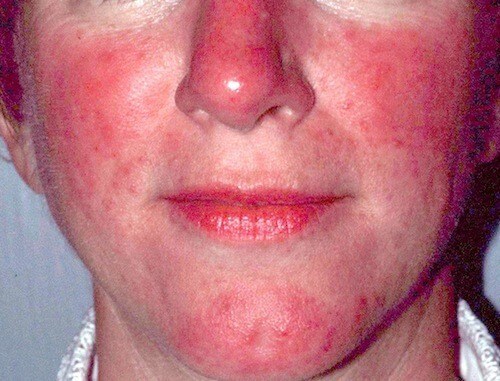
Dát đỏ: Đây là thương tổn rất hay gặp trong lupus đỏ hệ thống. Đầu tiên, các dát đỏ hình cánh bướm ở hai má, mặt. Các dát này hơi phù, tồn tại trong nhiều tuần nhiều tháng. Sau một thời gian bệnh tiến triển nặng hơn, các thương tổn này xuất hiện thêm ở tay, chân hay bất kỳ một vùng nào trong cơ thể. Các dát này rất nhạy cảm với ánh nắng. Một số dát có thể khỏi để lại vết thâm hay teo da.
Dát xuất huyết: hay gặp ở bàn tay, bàn chân.
Bọng nước: hiếm gặp hơn.
Loét: ở các đầu ngón tay, ngón chân do hội chứng Raynaud.
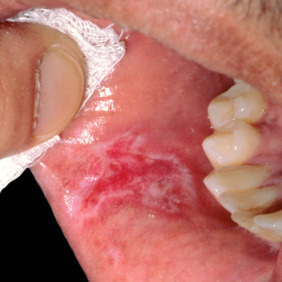
Niêm mạc: loét miệng, hầu, họng, mũi, thường không đau.
Rụng tóc: tóc xơ, dễ gãy và có thể rụng thưa hay rụng lan tỏa toàn bộ. Tuy nhiên tóc có thể mọc lại khi lui bệnh.
Toàn thân
Sốt, mệt mỏi, gầy sút là những biểu hiện hay gặp, đặc biệt trong giai đoạn bệnh tiến triển.
Khớp
Đây là triệu chứng hay gặp nhất, có thể đến hơn 90% bệnh nhân có biểu hiện viêm khớp, đau khi cử động, đi lại. Các khóp hay bị viêm là khớp gối, cổ tay, ngón chân. Các ngón tay có thể biến dạng (cổ ngỗng) giống viêm đa khớp dạng thấp.
Viêm cơ
Gặp khoảng 30%. Các cơ bị yếu do viêm, đau ít.
Triệu chứng này hồi phục nhanh sau điều trị bằng corticoid
Thận
Thương tổn thận gặp khoảng 60% các bênh nhân lupus đỏ hệ thống. Đây là biểu hiện nặng và có ý nghĩa để tiên lượng bệnh. Biểu hiện ở thận được phân theo 5 mức độ như sau:
- Độ 1: Không cỏ thương tổn (sinh thiết thận bình thường) và không có biểu hiện lâm sàng.
- Độ 2: Tăng sinh tế bào và lắng đọng phức hợp miễn dịch ở thận. Protein niệu nhẹ. Đáp ứng tốt với corticoid.
- Độ 3: Viêm thận lupus tăng sinh từng ổ (focal proliferative lupus nephritis). Có thể có hội chứng thận hư. Đáp ứng tốt với corticoid liều cao.
- Độ 4: Viêm thận tăng sinh lan tỏa.
- Độ 5: ít gặp, rất nặng, viêm thận màng, huyết áp cao.
Tim mạch
Có thể có viêm ngoại tâm mạc (pericarditis) có tràn dịch, khoảng 25% bệnh nhân có nhịp nhanh. Tim to, suy tim, xơ vừa mạch vành cùng có thể gặp trong giai đoạn cuối của bệnh.
Viêm nội tâm mạc (endocarditis) cấp và bán cấp do vi khuẩn có thể phối hợp với thương tổn van tim.
Phổi
Triệu chứng hay gặp nhất là đau ngực do viêm màng phổi, có thể có tràn dịch màng phổi. Viêm phổi thâm nhiễm do lupus gặp khoảng 10% bệnh nhân với triệu chứng khó thở.
Thần kinh, tâm thần
Có thể có rối loạn phương hướng, tri giác, trí nhớ.
Đôi khi có đau đầu dữ dội, hoặc có động kinh và rối loạn tâm thần, có biểu hiện của rối loạn vận động như múa giật, múa vờn. Các triệu chứng của bệnh tâm thần có thể nặng thêm trong trường họp dùng corticoid liêu cao kéo dài.
Tiêu hóa
Nôn, buồn nôn, chán ăn gặp khoảng 20% bệnh nhân.
Đau bụng ít gặp nhưng là một triệu chứng rất quan trọng. Có thể có viêm gan, xơ gan.
Hạch bạch huyết
Hạch ngoại biên to, đặc biệt là giai đoạn bệnh nặng và ở trẻ em.
Huyết học
Thiếu máu huyết tán vừa hoặc nặng lả triệu chứng rất hay gặp trong lupus đỏ hệ thống. Bạch cẩu giảm dưới 4G/l, trong khi tiểu cầu dưới l00G/l thường ít gặp hơn.
Tốc độ máu lắng tăng cao.
XÉT NGHIỆM TRONG BỆNH LUPUS BAN ĐỎ
Kháng thể kháng nhân: dương tính 100% trong giai đoạn bệnh hoạt tính.
Tuy nhiên kháng thể đặc hiệu để chẩn đoán lả: kháng thể kháng DNA chuỗi kép (ds. DNA antibody) và kháng thể kháng Smith.
Bổ thể: C4, C3, C19 đều giảm.
Tế bào Hargraves: Dương tính.
Công thức máu:
- Hồng cầu giảm <3.5 T/l.
- Bạch cầu: < 4 G/l.
- Tiểu cầu: <100 G/l.
CHẨN ĐOÁN BỆNH LUPUS BAN ĐỎ
Chẩn đoán xác định
Dựa vào các triệu chứng lâm sàng và xét nghiệm.
Chẩn đoán xác định Lupus ban đỏ theo ACR
Năm 1971 Hội Khớp học Mỹ (ACR) đề xuất tiêu chuẩn chẩn đoán lupus đỏ hệ thống bao gồm 14 biểu hiện quan trọng của bệnh. Tuy nhiên, hệ thống tiêu chuẩn này có một số nhược điểm nên năm 1982, ACR đã điều chỉnh lại còn 11 biểu hiện để chẩn đoán xác định bệnh:
Ban đỏ ở má
Phẳng hoặc nổi cao trên gò má.
Ban dạng đĩa
Thương tổn nổi cao có vẩy sừng bám chắc và nút sừng quanh nang lông. Sẹo teo da có thể xuất hiện ở thương tổn cũ.
Cảm ứng ánh nắng
Ban ở da phản ứng không bình thường với ánh sáng mặt trời.
Loét miệng
Loét miệng, mũi, họng, thường không đau.
Viêm khớp
Viêm khớp không hủy hoại ở 2 hoặc nhiều khớp, có đau, sưng và tiết dịch.
Viêm màng
Viêm màng phổi: tiền sử có đau do viêm màng phổi hay tiếng cọ màng phổi, hoặc tràn dịch màng phổi. Hoặc:
Viêm màng ngoài tim: xác định bằng điện tâm đồ hoặc tiếng cọ màng tim, hoặc tràn dịch màng tim.
Biểu hiện thận
Protein niệu thường xuyên cao hơn 0,5g/ngày hoặc hơn (+++) nếu không định lượng được. Hoặc: Cặn tế bào, có thể là hồng cầu, trụ hạt.
Biểu hiện thần kinh
Động kinh: Trong điều kiện không có sai lầm về dùng dùng thuốc hoặc không có rối loạn chuyển hóa. Hoặc:
Loạn thần: Trong các điều kiện tương tự như động kinh.
Biểu hiện ở máu
Thiếu máu tan máu có tăng hồng cầu lưới. Hoặc:
Giảm bạch cầu (< 4000/ml) trong 2 hoặc nhiều lần. Hoặc
Giảm lympho (< 1500/ml). Hoặc:
Giảm tiểu cầu (< 100.000/ml) khi không có sai lầm của dùng thuốc.
Rối loạn miễn dịch
Tế bào LE dương tính. Hoặc:
Kháng thể kháng DNA nguyên thủy với nồng độ bất thường. Hoặc:
Kháng thể kháng Smith dương tính. Hoặc:
Phản ứng huyết thanh dương tính giả với giang mai. Dương tính ít nhất 6 tháng và được khẳng định bởi xoắn khuẩn giang mai bằng TPI hoặc FTA-ABS.
Kháng thể kháng nhân: (ANA)
ANA với nồng độ bất thường trong kỹ thuật miễn dịch huỳnh quang hay một xét nghiệm tương dương cùng thời điểm và không dùng các thuốc liên quan với hội chứng lupus do thuốc.
Một người được coi là bị lupus đỏ hệ thống khi có ít nhất 4 trong 11 biểu hiện trên riêng rẽ hay đồng thời trong một quãng thời gian quan sát.
Chẩn đoán xác định Lupus ban đỏ theo SLICC
Gần đây, Năm 2012, Những trung tâm cộng tác quốc tế về lupus hệ thống năm ( Systemic International Collaborating Clinics – SLICC 2012 ) đã đưa ra tiêu chuẩn chẩn đoán bệnh Lupus ban đỏ hệ thống gồm:
| 1. Tiêu chuẩn lâm sàng | 2. Tiêu chuẩn miễn dịch |
| 1. Lupus da cấp | 1. ANA |
| 2. Lupus da mạn | 2. Anti-DNA |
| 3. Loét miệng hay mũi | 3. Anti-Sm |
| 4. Rụng tóc không sẹo | 4. KT Antiphospholipid |
| 5. Viêm khớp | 5. Giảm bổ thể (C3, C4) |
| 6. Viêm thanh mạc | 6. Test Coombs trực tiếp (Không được tính khi có sự tồn tại của thiếu máu tan huyết) |
| 7. Thận | |
| 8. Thần kinh | |
| 9. Thiếu máu tan huyết | |
| 10. Giảm bạch cầu | |
| 11. Giảm tiểu cầu (<100.000/mm3) |
Chẩn đoán lupus ban đỏ hệ thống khi có ≥ 4 tiêu chuẩn (có ít nhất 1 tiêu chuẩn lâm sàng và 1 tiêu chuẩn cận lâm sàng) hoặc bệnh thận lupus được chứng minh trên sinh thiết kèm với ANA hoặc anti-DNA.
Phân loại Lupus ban đỏ theo thể lâm sàng
– Thể cấp: tổn thương nhiều nội tạng và nặng.
– Thể mạn: ít tổn thương nội tạng, biểu hiện ngoài da nhẹ.
– Thể bán cấp: trung gian giữa hai thể trên
– Thể hỗn hợp: Hội chứng Sharp: thể bệnh hỗn hợp giữa luput và xơ cứng bì, có các triệu chứng: viêm nhiều khớp, hội chứng Raynaud, ngón tay hình khúc dồi, hẹp thực quản, viêm đa cơ.
Chẩn đoán phân biệt Lupus ban đỏ hệ thống
Cần chẩn đoán phân biệt với các bệnh sau đây:
– Thấp khớp cấp.
– Các bệnh thuộc nhóm bệnh mô liên kết khác: Viêm khớp dạng thấp, xơ cứng bì toàn thể, viêm đa cơ, viêm da cơ…
– Các bệnh lí của hệ tạo máu: Suy tủy, xuất huyết giảm tiểu cầu các nguyên nhân khác.
– Các bệnh lí thận, tim, phổi mạn tính do các nguyên nhân khác.
– Viêm da do ánh nắng.
– Phong thể L.
– Dị ứng thuốc.
– Hội chứng Overlap hoặc Mixed Connective Tissue Disease.
ĐIỀU TRỊ BỆNH LUPUS BAN ĐỎ
Bệnh lupus ban đỏ cho tới nay chưa có thuốc điều trị khỏi. Vì vậy cần có chiến lược điều trị lâu dài, phải phối hợp điều trị tại chỗ, toàn thân, điều trị các biến chứng. Tùy theo tiến triển của bệnh mà có những phương pháp điều trị phù hợp nhất. Mục đích của việc điều trị là kéo dài thời gian ổn định bệnh, tránh biến chứng, tái phát, nâng cao chất lượng sống cho người bệnh.
Điều trị tại chỗ
Bôi thuốc có corticoid, calcineurin…
Điều trị toàn thân
Thuốc chống viêm không steroid (NSAID): Giảm viêm, đau khớp, hạ sốt.
Thuốc kháng sốt rét: chloroquine, hydroxychloroquine.
Corticoid: là thuốc quan trọng nhất. Liều lượng tùy theo từng giai đoạn và tiến triển bệnh. Liều tấn công thường dùng là 2-3 mg/kg/24 giờ, khi triệu chứng giảm thì bắt đầu giảm liều. Thông thường khoảng 1-2 tuần giảm l0mg/ngày.
Các thuốc ức chế miễn dịch khác: azathioprine, cyclophosphamide, cyclosporine, methotrexate, mycophenolat mofetil… Các thuốc này có thể phối hợp với Corticoid hoặc dùng riêng tùy tiến triển của bệnh. Tuy nhiên, cần xét nghiệm huyết học, sinh hóa trước khi sử dụng các thuốc này.
Các chất sinh học (Biologies): rituximab, epratuzumab, belimumab… Sử dụng trong những trường hợp bệnh có nhiều biến chứng, không đáp ứng với các thuốc trên.
Điều trị các biến chứng gan, thận, tim mạch, hô hấp…
Điều trị dứt điểm các bệnh nhiễm trùng nếu có.
Giáo dục cho bệnh nhân biết cách tự chăm sóc và giữ gìn sức khỏe bằng chế độ ăn uống đủ dinh dưỡng, làm việc, nghỉ ngơi hợp lý…
TÀI LIỆU THAM KHẢO
1. Anisur Rhaman và CS (2008), “Mechanism of SLE”, The New England journal of medicine, pp.929-939
2. John H. Klippel và CS (2008), “Systemic Lupus Erythematosus”, Primer on the rheumatic diseases, edition 13, pp. 303-338.
3. Hồ Văn Lộc (2009), “Giáo trình chuyên ngành cơ xương khớp” Đại học Y Dược Huế, tr. 60-67.
4. Nguyễn Vĩnh Ngọc (2009), “Chẩn đoán và điều trị những bệnh cơ xương khớp”, Nhà xuất bản y học, tr. 124-137.
5. Subramanian Shankar, Mạ Abhishek Pathak, “Redefining Lupus in 2012”, Chapter 99.6.2012 SLICC SLE Criteria.Rheum Tutor.com
